Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьЛучевая терапия при опухолях носа
Радикальное хирургическое лечение опухолей носа затруднено анатомическими особенностями. Лучевая терапия при этом выходит на первый план и может быть самостоятельным методом лечения, направленным на полное уничтожение опухоли, или входить в состав комплексной терапии (следовать за хирургическим лечением).
Показания определены международными рекомендациями, лучевую терапию используют:
-
При размере первичной опухоли Т1-2 по системе TNM. Проводится послеоперационная лучевая терапия. Отказаться от данного метода лечения и перейти к наблюдению можно при размере опухоли Т1 и выявлении благоприятных признаков в опухоли после операции — высокая степень дифференцировки, отсутствие клеток опухоли в краях резекции и другие.
-
Для опухолей T3–4 после хирургического лечения. При местно-распространенных опухолях могут быть назначены несколько циклов химиотерапии с последующей лучевой терапией по радикальной программе.
-
В качестве самостоятельного метода лечения — при невозможности хирургического вмешательства (технические, анатомические особенности, тяжелые сопутствующие заболевания) или отказе от него.
-
При рецидивах опухоли как дополнение повторного хирургического удаления или как самостоятельный метод лечения. Возможен повторный курс лучевой терапии. Решение принимают с учетом распространения опухоли и особенностей проведенной лучевой терапии.
-
При болевом синдроме и паллиативном лечении. Для снятия симптомов (боль, кровотечение) применяется лучевая терапия в зоне первичной опухоли, а также при метастатическом поражении других органов и тканей.
Методы лучевой терапии
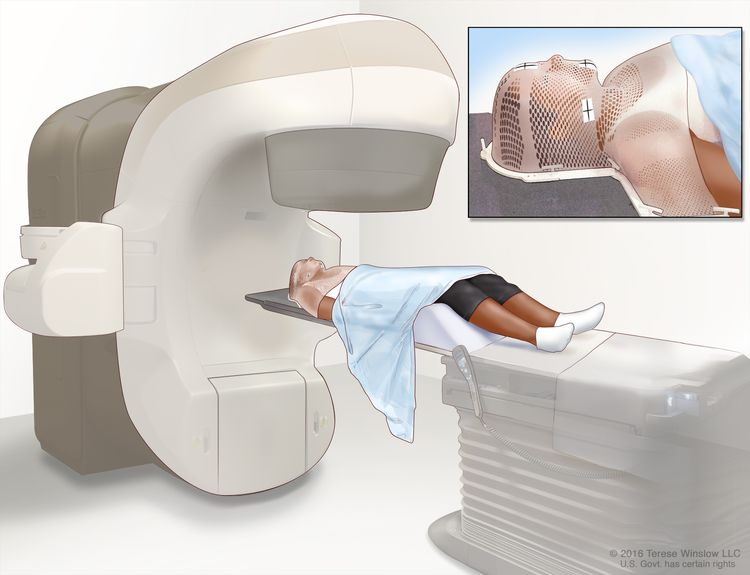
Основной метод — дистанционная лучевая терапия фотонным излучением в технологии IMRT или VMAT. Она позволяет добиться высокой точности облучения и минимизировать воздействие на прилежащие здоровые ткани и органы.
Комбинация лучевой и химиотерапии
Для химиолучевой терапии чаще всего применяют препараты платины, служащие радиомодификатором. То есть не уничтожающие самостоятельно опухолевые клетки во всем организме, а усиливающие действие лучевой терапии.
Химиолучевая терапия используется при неблагоприятных факторах:
-
высокой степени злокачественности опухоли,
-
прорастании опухолью капсулы лимфатического узла,
-
наличии периневральной инвазии,
-
наличии опухолевых эмболов в сосудах.
Как проводится лучевая терапия?
Предлучевая подготовка включает топометрию — специальную компьютерную томографию. Положение пациента на каждом сеансе лечения должно быть одинаковым и точно совпадать с положением на КТ-топометрии, поэтому используется специальный метод фиксации — термопластическая маска.
Индивидуальный план лучевой терапии разрабатывают:
-
врач-радиотерапевт,
-
рентгенолог,
-
медицинский физик,
-
инженер.
Это занимает от 2 до 5 рабочих дней.
Курс лечения длится от 4 до 7 недель, 1 раз в день, 5 дней в неделю. Длительность сеанса индивидуальна, но обычно 8-15 минут.
Осложнения лучевой терапии
Побочные эффекты лечения называют лучевыми реакциями.
Ранние лучевые реакции развиваются во время лечения и в течение 6 месяцев после его завершения.
Наиболее частые:
Эпидермит — повреждение кожи в зоне облучения. Проявляется в первую очередь покраснением, сухостью и шелушением. К концу лечения может появиться мокнутие. Подробнее про уход за кожей, позволяющий снизить лучевые реакции, можно почитать здесь.
Эпителиит — повреждение слизистой оболочки, в частности полости носа. Появление язвочек, корочек, кровоточивость. Можно промывать нос слабым раствором соли, корочки смазывать вазелиновым или любым другим маслом.
Гипосмия — частичная потеря обоняния, снижение способности воспринимать и различать запахи, может сохраниться после завершения курса лечения, бывает обратимой. Полная потеря обоняния, по разным данным, отмечается в 5 – 50% случаев.
Часто зона облучения прилежит к органу зрения. Доза, необходимая для уничтожения опухоли, губительна для зрительного нерва — главного проводника сигналов от глазных яблок в мозг и обратно. Его повреждение может привести к снижению зрения или необратимой слепоте на глазу со стороны облучения. Иногда пациент вместе с врачом принимает трудное решение: сохранить зрение или добиться полного уничтожения опухолевых клеток.
Важно отказаться от курения! Исследования показывают, что у пациентов, успешно отказавшихся от курения во время лечения, значительно меньше случаев побочных эффектов и выше выживаемость без прогрессирования.
Выводы
-
Лучевая терапия важная часть как комбинированного так и самостоятельного лечения опухолей полости носа.
-
Побочные эффекты связаны с облучением здоровых органов и тканей. Для профилактики и снижения степени выраженности лучевых реакций необходимо соблюдать правила гигиены и выполнять рекомендации врача по изменению образа жизни и использованию сопроводительной терапии.
-
Современная лучевая терапия, а именно использование методик IMRT, VMAT, использование специальных вспомогательных устройств для укладки и фиксации, также помогают минимизировать побочные эффекты.
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.