Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьХирургическое лечение опухолей щитовидной железы
Существуют разные типы операций на щитовидной железе — выбор зависит от размера и распространенности опухоли, а также необходимости последующего лечения.
По объему операции это может быть удаление:
-
только опухоли щитовидной железы,
-
опухоли и шейных лимфатических узлов.
По оперативному доступу:
-
открытый — классический, через разрез в нижней трети шеи по передней поверхности,
-
эндоскопический — через небольшой разрез в подмышечной впадине, во рту или по краю ареолы соска.
Типы операций и показания
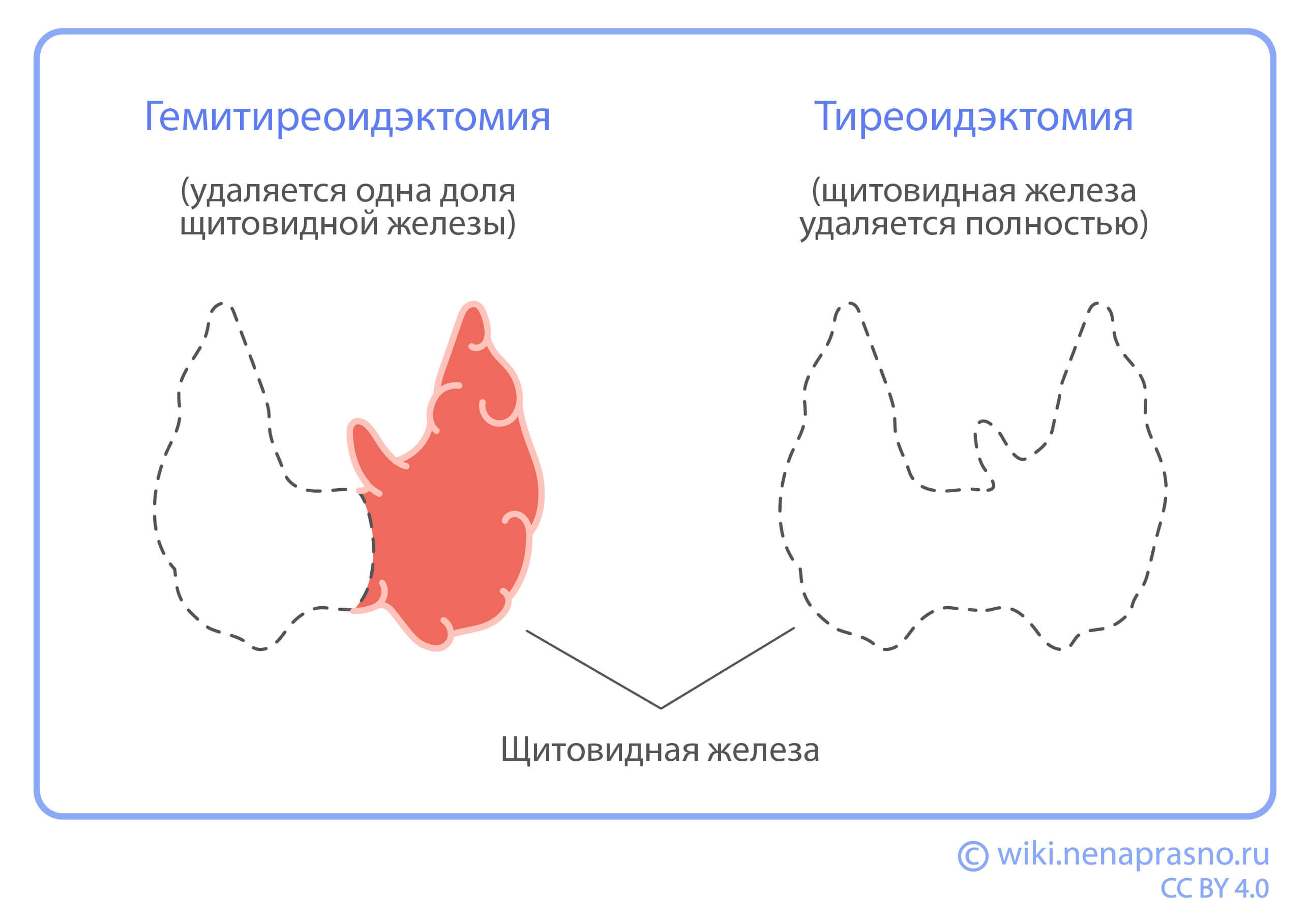
- Гемитиреоидэктомия — удаление половины (одной доли) щитовидной железы. Это самая частая операция при раке щитовидной железы. Преимущество ее в возможности сохранения функции железы: оставшаяся доля может обеспечить выработку достаточного количества гормонов. Но иногда после такой операции всё же требуется заместительная терапия L-тироксином.
- Тиреоидэктомия — удаление всей щитовидной железы. Ранее выполнялась также субтотальная (почти полная) тиреоидэктомия, но эффективность ее не доказана.
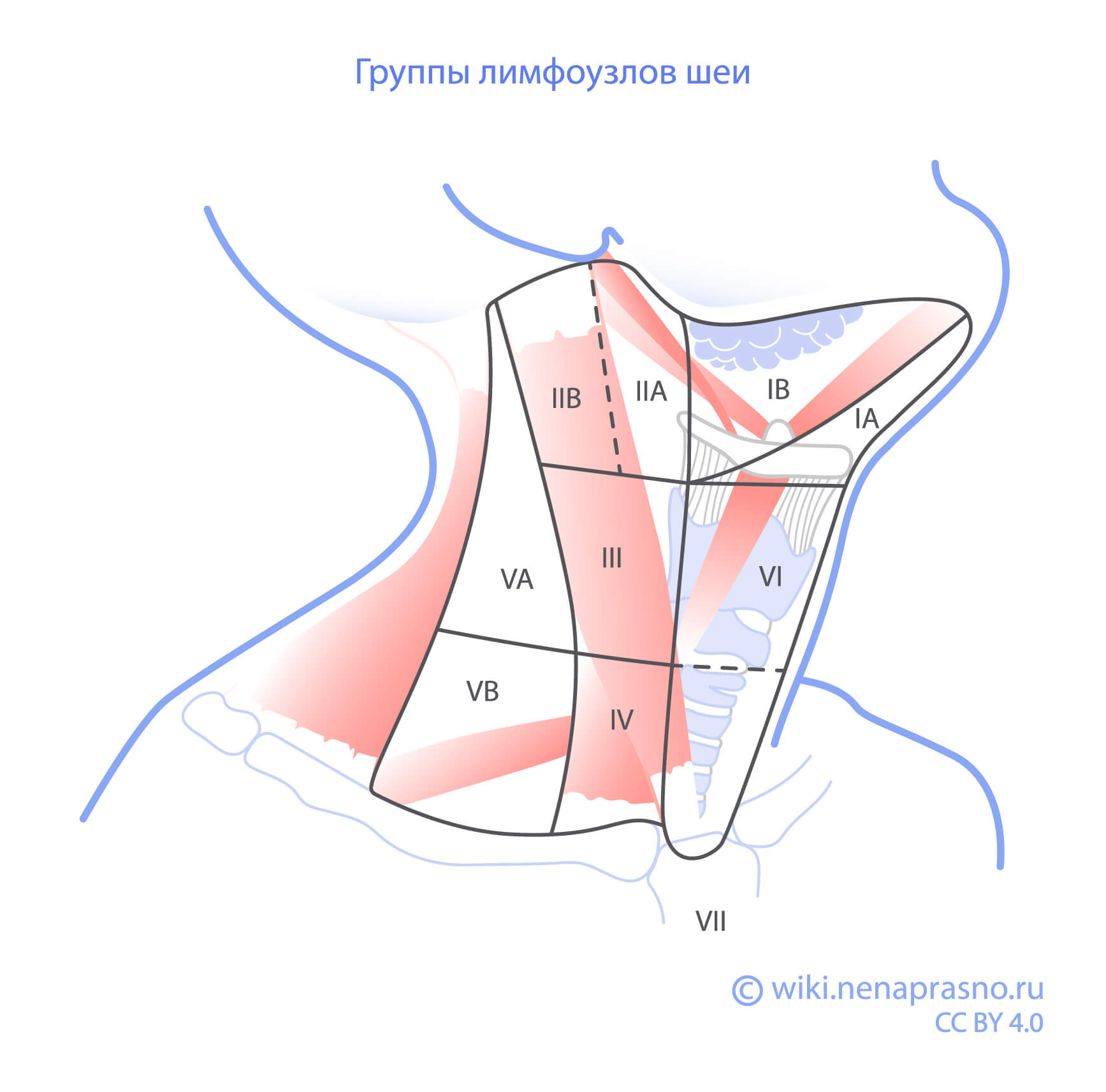
- Центральная лимфаденэктомия — удаление лимфатических узлов VI зоны шеи.
- Боковая лимфаденэктомия — удаление лимфатических узлов зон IIA, III, IV, V.
Показания к гемитиреоидэктомии
-
Узлы 1–4 см, в одной доле, при отсутствии агрессивных характеристик (по биопсии, УЗИ).
-
Микрокарциномы (≤1 см), без признаков агрессивного роста или метастазов, при желании пациента минимизировать объём вмешательства.
-
Природа узла неясна, а биопсия неоднозначна — диагностическая операция.
Показания к тиреоидэктомии
-
Многоочаговое поражение обеих долей.
-
Необходимость послеоперационной радиойодтерапии при высоком риске рецидива рака щитовидной железы (например, при распространенном процессе, вероятных метастазах).
-
Опухоль более 4 см (однако в настоящий момент данный критерий пересматривается).
Показания к лимфодиссекции
-
Наличие подтвержденных метастазов в лимфоузлах или высокая вероятность их поражения.
Противопоказания для проведения операции на щитовидной железе
Важно: абсолютные противопоказания к хирургическому лечению опухолей щитовидной железы встречаются крайне редко (это, например, терминальное состояние пациента). Чаще речь идёт о временных ограничениях или относительных противопоказаниях, требующих предоперационной коррекции состояния.
-
Тяжёлое общее состояние (декомпенсация сердечно-сосудистых заболеваний, тяжелые нарушения свертываемости крови) — операция может быть отложена до стабилизации.
-
Невозможность провести адекватную анестезию (временно).
Сравнение эффективности методов
-
Гемитиреоидэктомия: эффективна при опухолях низкого риска рецидива рака щитовидной железы, снижает объем вмешательства и риск хирургических осложнений, но иногда возникает необходимость повторной операции, если гистология обнаружит более агрессивную форму рака.
-
Тиреоидэктомия: позволяет радикально удалить всю ткань щитовидной железы, снижает риск рецидива, дает возможность при необходимости провести радиойодтерапию.
Недостатки — после такой операции требуется пожизненная заместительная терапия гормонами щитовидной железы, есть риск двухсторонней травматизации возвратных гортанных нервов, а также развития послеоперационного гипопаратиреоза (паращитовидные железы оставляют, однако их функция может быть нарушена временно из-за послеоперационного отека либо стойко из-за нарушения кровоснабжения).
-
Лимфодиссекция: снижает риск регионарного рецидива, но несёт дополнительный риск осложнений из-за возможности повреждения нервов, нарушения оттока лимфы.
Замечания в научных статьях указывают, что при ранних формах рака (особенно папиллярной микрокарциноме) выбор между гемитиреоидэктомией и тиреоидэктомией остаётся дискутабельным, а в некоторых случаях обсуждается возможность активного наблюдения вместо немедленной операции.
Подготовка к операции
Лабораторные исследования:
-
Анализ крови на ТТГ
-
При медуллярном раке — на кальцитонин, РЭА (раково-эмбриональный антиген)
Визуализация:
-
УЗИ шеи (обязательное) для оценки состояния железы и лимфоузлов.
-
КТ шеи и органов грудной клетки с контрастным усилением для выявления метастазов при агрессивных формах или подозрении на метастазы.
-
Тонкоигольная аспирационная биопсия (ТАБ) для подтверждения или исключения злокачественного процесса.
Консультации:
-
Анестезиолог (оценка рисков наркоза).
-
Кардиолог (при наличии сердечно-сосудистых заболеваний).
Необходимые процедуры, диета, мероприятия:
-
Специфической диеты нет.
-
Вечер перед операцией: лёгкий ужин. Обычно рекомендуется не принимать пищу 6–8 часов до вмешательства (уточняйте у лечащего врача и анестезиолога).
Возможные осложнения
Повреждение возвратного гортанного нерва, отвечающего за голос, дыхание и глотание
-
Вероятность 1-5 на 100 операций. Чтобы снизить риск, операцию лучше проводить в специализированном центре, где каждый хирург выполняет более 100 таких операций в год.
-
Симптомы — осиплость, изменение голоса, в тяжёлых случаях затруднение дыхания.
-
Риск летального исхода крайне низок, но двустороннее повреждение может привести к тяжёлой дыхательной недостаточности и необходимости трахеостомии.
Профилактика — использование интраоперационного нейромониторинга (ИОНМ). Эта технология позволяет хирургу «слышать» и «видеть» работу нерва в режиме реального времени. Датчики устанавливают на голосовых связках после погружения пациента в наркоз. Хирург через зонд посылает слабые электрические сигналы к тканям, аппаратура фиксирует ответ нерва (звук или график на мониторе).
Преимущества метода:
-
Снижение риска осложнений — по данным исследований, ИОНМ уменьшает вероятность повреждения нерва на 30–50%.
-
Точная навигация — помогает обнаружить анатомические аномалии, нетипичное расположение нерва.
-
Безопасность — процедура не вызывает дискомфорта и проводится под общим наркозом.
Когда ИОНМ особенно важен?
-
Сложные случаи — крупные узлы, рак, повторные операции.
-
Анатомические особенности пациента.
Лечение при повреждении возвратного гортанного нерва:
-
фониатрические упражнения,
-
иногда восстановительные операции на голосовых связках.
Гипопаратиреоз (гипокальциемия)
-
Вероятность при тиреоидэктомии — временная гипокальциемия — до 20–30% случаев, постоянная — около 2–5%.
-
Симптомы — покалывание в пальцах, судороги (тетания), мышечная слабость.
-
Риск летального исхода очень низок, но при отсутствии лечения могут возникать тяжёлые судороги.
Профилактика:
Кровотечение и гематома в области шва
-
Вероятность — 1–2% в первые часы/сутки после операции.
-
Симптомы — усиливающаяся боль, отёчность, чувство сдавления, покраснение.
-
Риск летального исхода при быстрой диагностике крайне низок. Опасность — сдавление дыхательных путей.
Профилактика:
-
тщательный гемостаз,
-
контроль свёртывания крови перед операцией.
Лечение:
-
экстренная ревизия раны (повторное открытие раны для обнаружения источника кровотечения),
-
остановка кровотечения.
Инфицирование раны
-
Вероятность обычно <1% при соблюдении стерильности.
-
Симптомы — покраснение, боль, выделения, лихорадка.
-
Риск летального исхода чрезвычайно низок при своевременном лечении.
Профилактика:
-
стерильные условия,
-
иногда короткий курс антибиотиков.
Лечение:
-
антибактериальная терапия,
-
санация раны (удаление поврежденных и инфицированных тканей).
Анестезиологические риски
-
Вероятность — общие риски для любой операции под наркозом (аллергические реакции, сердечно-сосудистые осложнения).
-
Симптомы — от легких реакций (сыпь) до тяжелого анафилактического шока.
-
Риск летального исхода очень низок при своевременных мерах реанимации.
Профилактика:
-
аллергопробы,
-
тщательный сбор анамнеза.
Лечение:
-
стандартные протоколы интенсивной терапии.
Восстановление после операции
Большинство пациентов возвращаются к обычной активности через 7-10 дней.
Длительность пребывания в стационаре при неосложненном течении:
-
1–2 дня после гемитиреоидэктомии,
-
2–4 дня после тиреоидэктомии.
При осложнениях или расширенной лимфодиссекции сроки увеличиваются.
После выписки — амбулаторное наблюдение у онколога и эндокринолога.
Послеоперационный режим:
-
Ограничение физической нагрузки на 1–2 недели.
-
Контроль уровня кальция (особенно после полного удаления железы).
-
Ношение повязки или специального пластыря на шве для улучшения заживления.
Заместительная терапия:
-
Если удалена вся железа — пожизненный приём L-тироксина. Дозировка подбирается индивидуально, под контролем ТТГ.
-
При гемитиреоидэктомии — контроль гормонального статуса в динамике.
Питание:
-
Обычно через несколько часов после операции разрешается пить.
-
На 1–2 день начинают есть, рекомендован «легкий» рацион (супы, каши), если нет индивидуальных противопоказаний.
Выводы
-
Объём операции выбирается индивидуально, с учетом характера опухоли, стадии и сопутствующих факторов. Решение врач принимает после обсуждения с пациентом.
-
Гемитиреоидэктомия — основной метод хирургического лечения для пациентов с онкологической патологией щитовидной железы.
-
Лечение должно проводиться в центрах компетенции, где каждый врач выполняет более 100 операций на щитовидной железе в год.
-
Опухоли до 1 см возможно наблюдать согласно клиническим рекомендациям РФ.
-
Перед операцией важно пройти стандартное обследование: УЗИ, биопсию, ТТГ, кальцитонин. В некоторых случаях могут потребоваться дополнительные обследования.
-
О принимаемых препаратах, особенно гормональных или разжижающих кровь, надо обязательно сообщать врачу.
-
Абсолютные противопоказания к операции встречаются крайне редко (например, тяжёлое общее состояние). В большинстве случаев ограничения временные: важно стабилизировать хронические болезни и подготовиться к наркозу.
-
Операция на щитовидной железе в целом безопасна, но, как и любое хирургическое вмешательство, может сопровождаться осложнениями. Наиболее частые — снижение кальция в крови, временное или стойкое нарушение голоса/дыхания/глотания, кровотечения. Большинство проблем выявляется и устраняется ещё в стационаре, а серьезные осложнения встречаются редко.
-
Восстановление проходит быстро — уже через сутки пациенты обычно могут вставать и есть.
-
Некоторым назначают заместительную терапию.
-
Важно соблюдать рекомендации врача, обрабатывать швы (если нужно), следить за самочувствием. Большинство людей возвращаются к обычной жизни в течение 1–2 недель.
Что еще почитать?
-
Брошюра американской ассоциации щитовидной железы о фолликулярном и папиллярном раке (на английском языке)
-
Рекомендации для пациентов с раком щитовидной железы NCCN (на английском языке)
-
Клинические рекомендации по лечению дифференцированного рака щитовидной железы (на русском языке)
-
Рекомендации по лечению рака щитовидной железы NCCN (на английском языке)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.