Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьСтадии рака мочевого пузыря
Стадия — это самая главная характеристика опухоли, по которой прогнозируется развитие заболевания, а также перспективы успеха лечения и дальнейшей продолжительности жизни при мышечно-инвазивном раке мочевого пузыря.
Стадия определяется после обследований: МРТ органов малого таза, цистоскопии, КТ органов грудной клетки (какие именно обследования делают, можете прочитать здесь). У пациентов с мышечно-неинвазивным раком (Ta, T1, Tis) стадия определяется при трансуретральной резекции опухоли мочевого пузыря (ТУР) и по результатам биопсии образования.
Стадии рака мочевого пузыря
Для стадирования опухолей используется система TNM. Подробнее узнать про эту систему и ее значение в онкологии вы можете здесь.
Стадирование используется врачами для принятия решений. Если опухоль очень маленькая, можно ограничиться минимальным хирургическим вмешательством (ТУР мочевого пузыря) и вылечить пациента с наименьшими сопутствующими рисками и побочными эффектами. Если же опухоль распространилась по организму (появились метастазы), необходимо использовать более масштабное — системное лечение (системная химиотерапия, таргетная терапия, иммунотерапия) — чтобы взять под контроль как можно больше опухолевых очагов.
При большинстве типов опухолей стадия также влияет на прогноз. Об этом вы можете более подробно прочитать здесь.
Каждая буква в системе TNM имеет свое значение:
-
Т — описывает первую появившуюся опухоль, ее размеры и степень вовлеченности окружающих органов и тканей;
-
N — описывает пораженность регионарных лимфоузлов (это те лимфоузлы, которые являются первым “барьером” на пути опухолевых клеток в распространении по организму, они находятся рядом с пораженным органом);
-
М — говорит о наличии отдаленных метастазов (когда опухолевые клетки распространились на некоторое расстояние от первичной опухоли).
Чтобы лучше понять отличия стадий мочевого пузыря, будет полезно прочитать статью про строение мочевого пузыря.
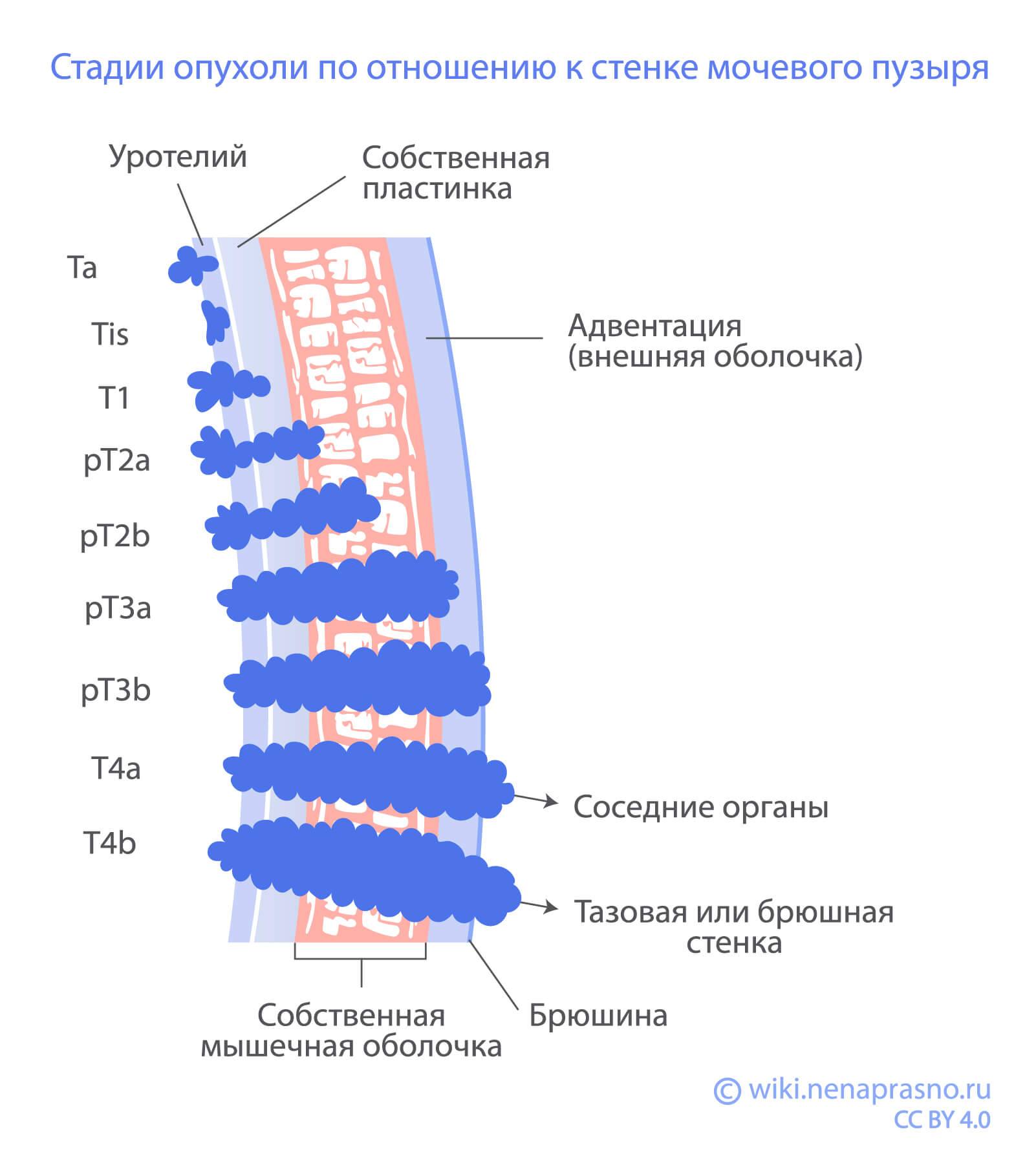
Т-критерий означает глубину прорастания опухоли в стенку мочевого пузыря
Характеристики каждого значения критерия Т:
-
Та — неинвазивная папиллярная карцинома. Когда опухоль образовалась в самом поверхностном слое мочевого пузыря — слизистой оболочке, и не вышла за ее пределы (растет в просвет — как бы “внутрь” мочевого пузыря). Подробнее о ней будет рассказано ниже.
-
Tis — уротелиальная карцинома in situ (на месте). Опухоль, очень похожая на Та, но если Та растет в просвет мочевого пузыря, то Tis растет по поверхности слизистой оболочки. Вглубь (в стенку мочевого пузыря) эти опухоли не распространяются.
-
Т1 — опухоль распространяется чуть глубже: в подслизистую основу, которую также называют “собственная пластинка” (lamina propria).
-
Т2а — опухоль прорастает в поверхностный мышечный слой.
-
Т2b — опухоль прорастает в глубокий мышечный слой.
-
ТЗа — микроскопическое (которое мы увидим только под микроскопом) распространение в окружающие ткани. Так как обычными методами визуализации мы этого не увидим, стадия ТЗа чаще определяется после операции, когда патолог осматривает ткани с помощью микроскопа и видит распространение опухолевых клеток за пределы мышечных оболочек.
-
ТЗb — макроскопическое (заметное без микроскопа) распространение в окружающие ткани, также такую опухоль называют экстравезикальной (приставка “экстра” обозначает выход за пределы чего-то). Такое распространение мы можем увидеть с помощью МРТ органов малого таза.
-
Т4а — опухоль прорастает в рядом расположенные органы (предстательную железу, семенные пузырьки, матку, влагалище).
-
Т4b — опухоль прорастает в стенку таза и/или брюшную стенку.
Выводы по Т-стадиям, начиная с самых ранних:
-
Та и Tis — опухоль ограничена только слизистой оболочкой, разница в форме роста: первая растет в просвет мочевого пузыря, а другая стелется по поверхности;
-
Т1 — опухоль прорастает в подслизистый слой (собственную пластинку);
-
Т2 — опухоль проросла еще глубже, в мышечную оболочку;
-
Т3 — опухоль распространяется за поверхность мочевого пузыря, в окружающие соединительные ткани;
-
Т4 — опухоль прорастает в рядом расположенные органы и ткани.
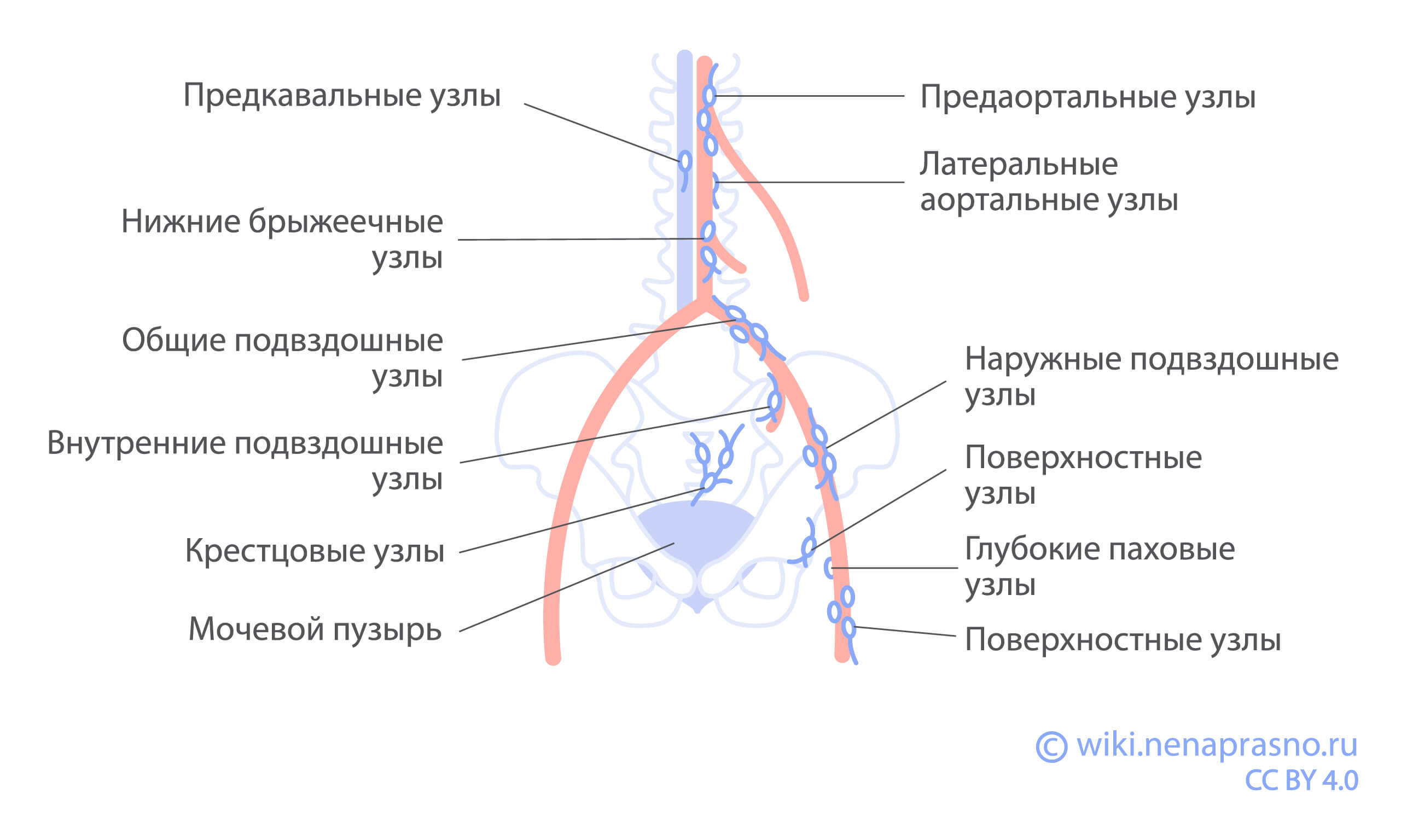
N-критерий показывает распространение опухолевых клеток в регионарные лимфоузлы
Отток лимфы от мочевого пузыря идет в лимфоузлы малого таза. Регионарными лимфоузлами (это рядом расположенные лимфоузлы, куда оттекает лимфа от органа) являются внутренние, наружные и общие подвздошные, запирательные и перивезикальные (расположенные рядом с мочевым пузырем).
Регионарные лимфоузлы являются первым препятствием для опухолевых клеток. Если при диагностике в регионарных лимфоузлах выявляются опухолевые клетки, можно сделать вывод, что опухоль распространилась за пределы первичного очага.
Отток лимфы от мочевого пузыря осуществляется в два этапа: сначала она собирается в близлежащие лимфоузлы (внутренние и наружные подвздошные, запирательные и перивезикальные), а потом от этих лимфоузлов направляется в общие подвздошные лимфоузлы.
-
N1 — поражен один регионарный лимфоузел в малом тазу: перивезикальный, запирательный, внутренний и наружный подвздошный или крестцовый.
-
N2 — множественные повреждения лимфоузлов в малом тазу: перивезикальных, запирательных, внутренних и наружных подвздошных или крестцовых.
-
N3 — поражены общие подвздошные лимфоузлы.
М-критерий указывает на наличие отдаленных метастазов
-
М1a — отдаленные метастазы, ограниченные лимфатическими узлами выше уровня общей подвздошной артерии (как мы говорили до этого, общие подвздошные лимфоузлы являются регионарными. Лимфоузлы, находящиеся дальше, уже таковыми не являются. Поражение всех остальных лимфоузлов в организме будет считаться отдаленным метастазированием).
-
M1b — отдаленные не лимфогенные метастазы (все остальные органы, кроме лимфоузлов). Например, кости, легкие, печень, головной мозг.
Группировка рака мочевого пузыря по стадиям
С учетом всех трех критериев определяется стадия заболевания.
0a стадия:
-
неинвазивная папиллярная карцинома: опухоль образуется из уротелия, но при этом растет в полость мочевого пузыря, не врастая в стенку.
I стадия (T1N0M0):
-
опухоль ограничена только слизистой и подслизистой оболочками, такие опухоли называется мышечно-неинвазивные;
-
нет поражения регионарных лимфоузлов.
II стадия (T2aN0M0, T2bN0M0):
-
опухоль врастает в мышечный слой стенки мочевого пузыря (такие опухоли называются мышечно-инвазивные);
-
нет поражения регионарных лимфоузлов.
IIIA стадия (T3aN0M0, T3bN0M0, T4aN0M0, T1–4a N1M0):
-
опухоль распространяется на окружающие органы и ткани, без врастания в брюшную стенку или стенку таза (микроскопически/макроскопически), без поражения регионарных лимфоузлов;
-
первичная опухоль может быть любого размера (ограничена только слизистой оболочкой или прорастать в окружающие органы), без врастания в брюшную стенку или стенку таза (микроскопически/макроскопически), но есть поражение одного регионарного лимфоузла в малом тазу.
IIIB стадия (T1–4aN2M0, T1–4aN3M0):
-
первичная опухоль может быть любого размера (ограничена только слизистой оболочкой или прорастать в окружающие органы), без врастания в брюшную стенку или стенку таза (микроскопически/макроскопически);
-
множественное поражение лимфоузлов малого таза или общих подвздошных лимфоузлов.
IVA стадия (T4b любое N М0, любое Т любое N M1а):
-
опухоль врастает в стенку таза, брюшную стенку;
-
поражение нерегионарных лимфоузлов (выше уровня общей подвздошной артерии).
IVB стадия (любое Т, любое N M1b):
-
метастазы в другие органы, кроме лимфоузлов (печень, кости, легкие и т.д).
Опухоли 0а и I стадий лечатся органосохранной операцией (ТУР мочевого пузыря). Для лечения мышечно-инвазивных опухолей (начиная со II стадии) используются более агрессивные и разнонаправленные методы: удаление мочевого пузыря, тримодальная терапия (использование химиотерапии, лучевой терапии и трансуретральной резекции), системное лечение.
Особенности Та стадии
Та стадия опухоли — это неинвазивная опухоль, то есть она не врастает в собственную пластинку органа и глубже, ограничена только слизистой оболочкой. Такие опухоли растут в просвет мочевого пузыря, редко дают метастазы и лечатся, в основном, хирургически (трансуретральной резекцией). Отличие Та стадии от Tis заключается в их в росте: обе эти опухоли ограничены только слизистой оболочкой (уротелием), только Та растет в просвет мочевого пузыря и выглядит как полип, а Tis — «плоская опухоль», она как бы стелется по слизистой оболочке.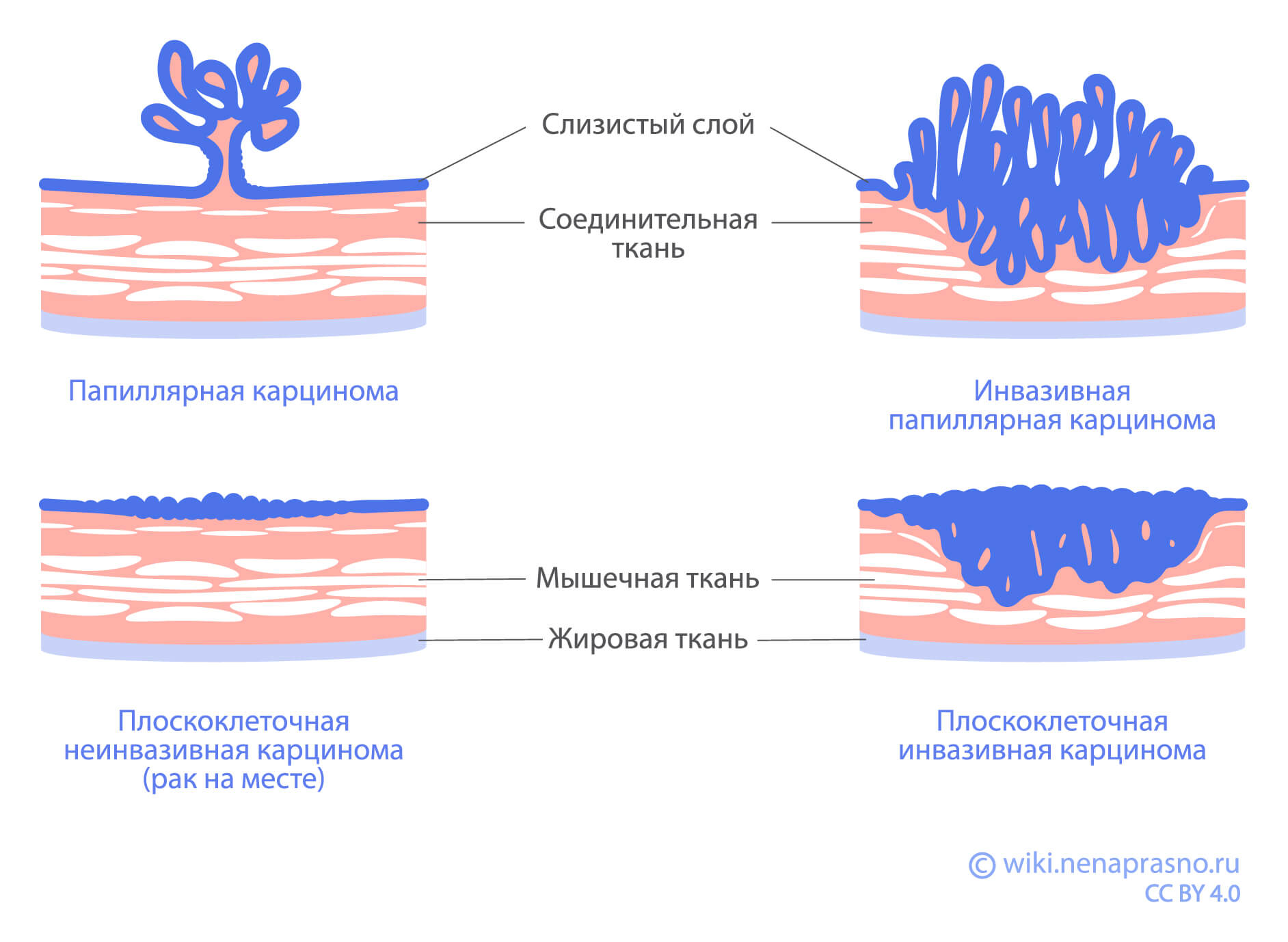
Степень дифференцировки опухоли (G)
Также для описания опухолей используется степень дифференцировки — она показывает, насколько клетки похожи на нормальную ткань.
Выделяют несколько степеней G:
-
G1 — высокодифференцированная опухоль (похожа на нормальную ткань);
-
G2 — умеренно дифференцированная опухоль;
-
G3 — низкодифференцированная или недифференцированная опухоль (сильно отличается от нормальной ткани).
Это разделение используется для понимания биологической природы опухоли — насколько она злокачественна. Чем более опухоль атипична (отличается от нормальной), тем более агрессивно она себя ведет. Поэтому опухоли делят на две группы: низкой (low) и высокой (high) степени злокачественности.
-
Low grade опухоли — это опухоли с низкой степенью злокачественности, обычно сюда включают опухоли G1 и G2.
-
High grade опухоли — это опухоли с высокой степенью злокачественности, сюда относятся опухоли G3.
Заключение о степени дифференцировки и злокачественности дает патоморфолог после изучения опухоли под микроскопом.
Группы риска
Как уже говорилось, основной метод лечения мышечно-неинвазивных форм — трансуретральная резекция мочевого пузыря. Однако примерно у половины пациентов после нее опухоль вернется (произойдет рецидив) в течение первых 12 месяцев. Для прогнозирования вероятности рецидива Американская ассоциация урологов классифицировала пациентов на четыре категории риска: низкий, промежуточный, высокий и очень высокий.
К низкому риску относят:
-
папиллярную уротелиальную неоплазию низкого злокачественного потенциала (это заключение дает патолог после изучения под микроскопом). В этом разделе мы не рассматриваем такое новообразование, так как оно не относится к злокачественным опухолям;
-
опухоль низкой степени злокачественности стадии Та, одиночную, не более 3 см.
К промежуточному риску относят:
-
опухоль низкой степени злокачественности с любым из следующих факторов: Т1 стадия, размер более 3 см, несколько опухолей, расположенных на слизистой мочевого пузыря, рецидив после ТУР в течение одного года;
-
опухоль высокой степени злокачественности Та стадии, одиночная, не более 3 см.
К высокому риску относят:
-
опухоль высокой степени злокачественности с любым из следующих факторов: Т1 стадия, Тis стадия, размер более 3 см, несколько опухолей, расположенных на слизистой мочевого пузыря.
К очень высокому риску относят:
Любой фактор из следующих:
-
неуротелиальный гистологический тип опухоли;
-
лимфоваскулярная инвазия (опухолевые клетки проникли в мелкие кровеносные и лимфатические сосуды, находящиеся в стенке мочевого пузыря);
-
поражение простатической части уретры.
Прогноз
Прогноз пациентов с мышечно-неинвазивным раком может сильно различаться. Хотя пациенты высокого риска чаще подвержены рецидивам (до 50% в течение 5 лет), у них редко появляются метастазы (у менее 5% в течение 5 лет).У пациентов с очень высоким риском дела обстоят хуже: частота прогрессирования заболевания за 1 и 5 лет составляет 11% и 20% соответственно.
В зависимости от того, к какой группе относится пациент, назначается дополнительное (адъювантное) лечение. В качестве адъювантной терапии используется внутрипузырное введение химиопрепаратов или вакцины БЦЖ. При низком риске рецидива адъювантное лечение не требуется.
Важно! Информация о прогнозе может быть чувствительной. Следует помнить, что она основана на усредненных статистических данных о продолжительности жизни после лечения пациентов с определенным видом рака и не может расцениваться как индивидуальный прогноз. Предсказать, как будет развиваться болезнь, какой будет реакция на лечение, произойдет ли рецидив, и если да, то как скоро — невозможно. Бывает так, что даже при неблагоприятном прогнозе ситуация меняется к лучшему, вопреки статистике. Подробнее об этом читайте в статье «Плохие прогнозы не всегда сбываются»: колонка онколога о статистике и надежде.
Прогноз заболевания зависит от многих факторов, но все их можно разделить на три группы:
1. Связанные с самой опухолью: категории Т и N, степень злокачественности, гистологический тип опухоли, есть ли лимфоваскулярная инвазия (когда опухолевые клетки попадают в мелкие кровеносные и лимфатические сосуды, находящиеся в стенке мочевого пузыря), предшествующие рецидивы.
2. Связанные с пациентом: возраст, общее состояние, сопутствующие заболевания.
3. Связанные с ранее проведенным лечением: радикально ли проведена операция, количество удаленных лимфоузлов, какая была реакция на предшествующее лечение.
Чем больше распространенность опухолевого процесса по организму человека, тем хуже прогноз. При локализованных стадиях пятилетняя выживаемость составляет примерно 72% (то есть через 5 лет 72 человека из 100 будут живы), но уже при наличии поражения регионарных лимфоузлов пятилетняя выживаемость около 40%
Подробнее о прогнозе при раке мочевого пузыря вы можете прочитать здесь.
Выводы
-
Для стадирования рака мочевого пузыря используют классификацию TNM.
-
Принятие решений по поводу лечения локализованного рака мочевого пузыря основывается на том, каков подтип заболевания: мышечно-неинвазивный (ограничен только слизистой оболочкой) или мышечно-инвазивный (врастает в мышечную оболочку).
-
Та стадия опухоли — это неинвазивная опухоль, растущая в просвет мочевого пузыря. Она имеет очень низкий риск метастазирования и лечится, в основном, хирургически (трансуретральной резекцией).
-
Выделяют несколько степеней злокачественности G (от 1 до 3) — они отражают, насколько опухолевая ткань отличается от нормальной.
-
Выделяют несколько групп риска рецидива опухоли. При низком риске адъювантное лечение не требуется, при промежуточном и выше — назначают внутрипузырное введение химиопрепаратов или вакцины БЦЖ.
-
Прогноз заболевания индивидуален и зависит от множества факторов.
Что еще почитать?
-
Стадирование онкологических заболеваний. Что такое TNM? (статья на Онко Вики)
-
Прогноз при раке мочевого пузыря (статья на Онко Вики)
-
Методы лечения рака мочевого пузыря (статья на Онко Вики)
-
Лечение мышечно-неинвазивного рака мочевого пузыря (статья на Онко Вики)
-
Лекарственное лечение рака мочевого пузыря (статья на Онко Вики)
-
Рак мочевого пузыря (статьи от Национального института рака, на английском)
-
Понимание прогноза заболевания (статья от Национального института рака, на английском)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.
