Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьЛечение мышечно-неинвазивного рака мочевого пузыря
Мышечно-неинвазивный рак мочевого пузыря
Мышечно-неинвазивный рак мочевого пузыря (МНРМП) — это злокачественное образование, которое не проникает в мышечную стенку мочевого пузыря.
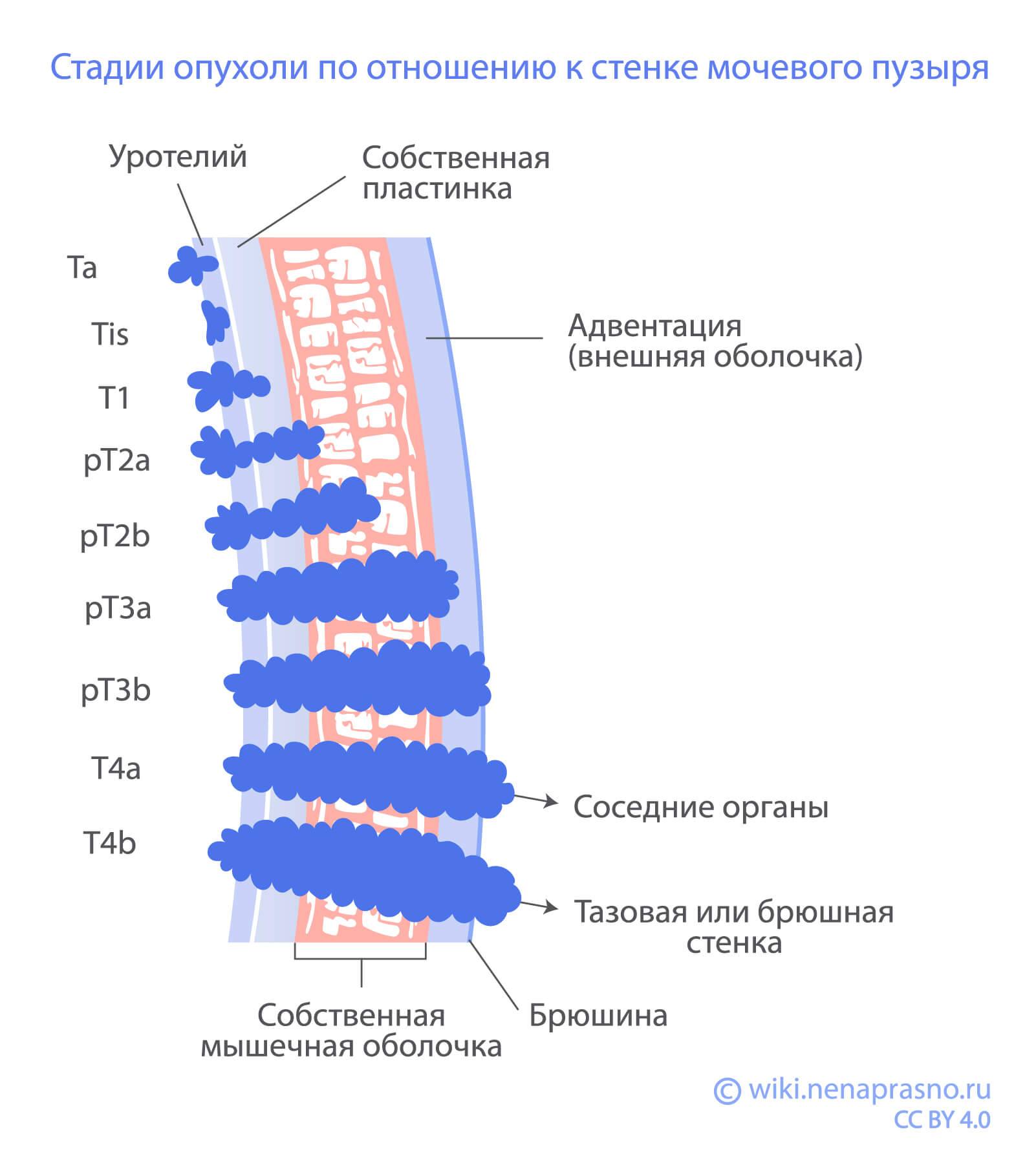
Если разрезать мочевой пузырь и посмотреть под микроскопом, то мы увидим несколько слоев: внутренний — эпителиальный, который выстилает мочевой пузырь, промежуточный — мышечный, позволяющий мочевому пузырю сокращаться и расстягиваться, и наружный, состоящий из соединительной ткани.
При развитии опухоли мочевого пузыря важно знать, какие слои вовлечены в новообразование. Для определения стадии рака мочевого пузыря используется классификация TNM. Критерий T в этой классификации описывает глубину опухоли и ее распространение в окружающие ткани.
Чем меньше слоев затронуто опухолью, тем меньше стадия и лучше прогноз. Например, опухоль, ограниченная только слизистой оболочкой (T1), может быть удалена без обширного хирургического вмешательства — путем эндоскопической резекции, в ходе которой опухоль удаляется с помощью эндоскопа.
Критерий Т может иметь следующие значения при мышечно-неинвазивном раке мочевого пузыря:
-
Tis или carcinoma in situ (CIS): раковые клетки находятся только на поверхности эпителия, характерного для стенки мочевого пузыря — уротелия;
-
Ta: опухоль растет только в уротелий мочевого пузыря, является папиллярной карциномой;
-
T1: опухоль проникает в соединительную ткань под эпителием (lamina propria), но не затрагивает мышечную стенку.
Также выделяют разновидности мышечно-неинвазивного рака мочевого пузыря в зависимости от группы риска.
Группа риска устанавливается по данным результатов биопсии мочевого пузыря (гистологического заключения от патоморфолога) с учетом:
-
T-критерия;
-
степени дифференцировки опухоли (насколько клетки схожи с нормальными клетками — этот показатель имеет значения от G1 до G3);
-
уровня злокачественности — низкий (low grade) или высокий (high grade) потенциал злокачественности.
Дополнительными факторами риска являются:
-
возраст старше 70 лет,
-
несколько опухолей,
-
диаметр опухоли 3 см и более.
Низкий риск:
-
Та + низкий потенциал злокачественности (low grade) или G1 до 3 см и без дополнительных факторов риска.
Промежуточный риск:
-
Т1 + низкий потенциал злокачественности;
-
новообразование более 3 см + низкий потенциал злокачественности;
-
множественные очаги + низкий потенциал злокачественности;
-
рецидив опухоли в течение одного года + низкий потенциал злокачественности;
-
Та до 3 см + высокий потенциал злокачественности или G3.
Высокий риск:
-
Сis + высокий потенциал злокачественности;
-
Т1 + высокий потенциал злокачественности (high grade) или G3;
-
опухоль более 3 см + высокий потенциал злокачественности;
-
множественные опухоли + высокий потенциал злокачественности.
Очень высокий риск:
-
Ta + высокий потенциал злокачественности (high grade) или G3 + все дополнительные факторы риска;
-
T1 + G2 с CIS + более двух дополнительных факторов риска;
-
T1 + высокий потенциал злокачественности (high grade) или G3 с CIS + один или более дополнительных факторов риска;
-
T1 + высокий потенциал злокачественности (high grade) или G3 + все дополнительные факторы риска;
-
опухоли, не отвечающие на БЦЖ-терапию, то есть рецидив опухоли после завершения БЦЖ-терапии через 6-12 месяцев в виде CIS или Т1-Та, или G3;
-
редкие гистологические подтипы опухолей (неуротелиальный рак);
-
лимфоваскулярная инвазия (когда опухолевые клетки находятся внутри кровеносного или лимфатического сосуда);
-
внедрение опухоли в часть уретры, проходящую через предстательную железу, как один из неблагоприятных факторов прогноза. В частности, у пациентов с поражением простатической части уретры чаще возникает рецидив.
Методы лечения МНРМП
Лечение опухоли направлено на полное ее удаление и предотвращение рецидива заболевания. В зависимости от группы риска и индивидуальных особенностей пациента (его сопутствующих заболеваний, предпочтений) применяются следующие методы: трансуретральная резекция опухоли, внутрипузырная БЦЖ-терапия, внутрипузырная химиотерапия.
Трансуретральная резекция опухоли (ТУР)
ТУР — это удаление опухоли через эндоскоп.
Показания к процедуре: Ta, T1, Tis.
Внутрипузырная БЦЖ-терапия
БЦЖ (вакцина Bacillus Calmette-Guérin) — это живая ослабленная вакцина против туберкулеза. Она используется для лечения мышечно-неинвазивного рака мочевого пузыря, поскольку стимулирует иммунный ответ организма на опухолевые клетки, препятствуя их росту и распространению.
Показания: БЦЖ используется внутрипузырно в группах промежуточного и высокого риска. Введения проводятся в течение 6 недель один раз в неделю. В дальнейшем назначается поддерживающая терапия, при которой БЦЖ вводится в таких режимах:
-
в течение года (три еженедельных введения на 3, 6 и 12 месяцах) — при промежуточном риске;
-
в течение 1,5-3 лет (три еженедельных введения препарата на 3, 6, 12, 18, 24, 30 и 36-м месяцах) — при высоком риске.
БЦЖ-терапия выполняется через 3-4 недели после выполнения трансуретральной резекции
Как проводится процедура?
Внутрипузырная иммунотерапия БЦЖ проводится амбулаторно. Процедура заключается во введении вакцины в мочевой пузырь через катетер, установленный в мочеиспускательный канал.
До процедуры желательно не принимать большое количество жидкости, в том числе, кофеиносодержащие напитки, диуретики. Необходимо опорожнить мочевой пузырь перед манипуляцией. После установки катетера начинается капельное вливание вакцины, которое занимает до двух часов. После завершения катетер удаляют.
Введение БЦЖ не вызывает боли, но может вызывать легкое жжение, дискомфорт или чувство переполнения мочевого пузыря. Симптомы могут быть спровоцированы введением катетера. Для обезболивания и снижения дискомфорта при введении катетера используют специальный гель с лидокаином, которым смазывают конец катетера перед введением в уретру.
Что делать после процедуры?
После окончания процедуры необходимо полностью опорожнить мочевой пузырь, чтобы вывести лекарство из организма. В течение первых 6 часов после первого мочеиспускания требуется соблюдать особые меры предосторожности. Например, при мочеиспускании садиться на унитаз, чтобы предотвратить разбрызгивание. После мочеиспускания дезинфицировать унитаз с помощью перчаток и отбеливателя (оставить его в закрытом унитазе в течение 15 минут, а затем дважды спустить воду). Соблюдать правила личной гигиены. Это нужно, чтобы минимизировать риск контакта с препаратом и дезинфицировать поверхность сантехники.
Польза БЦЖ-терапии
Иммунотерапия БЦЖ снижает риск рецидива мышечно-неинвазивного рака мочевого пузыря на 60% согласно исследованию. Однако, как и любое лечение, она может иметь побочные эффекты, поэтому важно обсудить все риски и преимущества с врачом.
Побочные эффекты
Распространенные побочные эффекты в течение 24 часов после процедуры включают: кровь в моче, субфебрильную температуру (37°С), усталость, частое мочеиспускание, жжение при мочеиспускании, боль в мышцах или суставах.
Другие побочные эффекты встречаются реже: воспаление мочевого пузыря (цистит), простатит (воспаление предстательной железы).
Еще реже встречаются: изъязвление мочевого пузыря, эпидидимо-орхит (воспаление яичек), аллергические реакции, сужение уретры, острый пиелонефрит (воспаление почки), БЦЖ-сепсис.
Внутрипузырная химиотерапия
Внутрипузырная химиотерапия — это введение химиопрепаратов (например, митомицина C, гемцитабина или доксорубицина) в мочевой пузырь с помощью катетера.
Показания к внутрипузырной химиотерапии
Согласно рекомендациям NCCN одно введение химиопрепарата в мочевой пузырь (гемцитабина или митомицина С) осуществляется всем пациентам в первые 24 часа (в идеале — 6 часов) после проведения трансуретральной резекции. Это делается для профилактики распространения опухолевых клеток после вмешательства и раннего рецидива. Продолжительность этой процедуры составляет около одного часа.
Другой вариант применения внутрипузырного введения химиопрепаратов — адъювантная (послеоперационная) терапия у пациентов с мышечно-неинвазивным раком мочевого пузыря группы промежуточного риска. Процедура проводится один раз в неделю в течение 6 недель. Большинство исследований не поддерживает проведение поддерживающей внутрипузырной химиотерапии, так как это не влияет на риск рецидива и выживаемость, в отличие от БЦЖ-терапии.
Польза внутрипузырной химиотерапии
Есть данные, подтверждающие, что проведение внутрипузырной терапии снижает риск рецидива через 5 лет на 35%.
Нежелательные эффекты внутрипузырной терапии
Проведение самой процедуры может вызвать небольшой дискомфорт в связи с введением катетера и наполнением мочевого пузыря. Из побочных эффектов чаще всего возникают дискомфорт в области мочевого пузыря, цистит, гематурия.
Лечение побочных явлений внутрипузырной химио- и БЦЖ-терапии
При возникновении любого побочного эффекта необходимо проконсультироваться со специалистом.
При боли в мышцах, суставах, цистите можно использовать обезболивающие (нестероидные противовоспалительные средства).
При других нежелательных явлениях могут применяться препараты от глюкокортикостероидов и антибактериальных средств (при развитии инфекции) до лекарств от туберкулеза.
Выводы
-
Мышечно-неинвазивный рак мочевого пузыря — это ранняя стадия онкологического процесса, при которой не затронут мышечный слой органа.
-
В зависимости от глубины распространенности опухолевого процесса и степени дифференцировки опухоли определяется группа риска, которая влияет на лечение.
-
Лечение мышечно-неинвазивного рака мочевого пузыря заключается в хирургическом удалении опухоли с помощью трансуретральной резекции.
-
В первые 6 часов после операции выполняется внутрипузырное введение химиопрепарата.
-
Внутрипузырная БЦЖ-терапия применяется при промежуточном и высоком риске мышечно-неинвазивного рака мочевого пузыря.
-
БЦЖ-терапия может вызывать неприятные побочные эффекты. Однако, своевременная коррекция с помощью симптоматической терапии и наблюдения врача позволяет минимизировать негативные последствия и продолжить лечение злокачественного новообразования.
Что еще почитать?
-
Информация про лечение БЦЖ-терапией для пациентов с раком мочевого пузыря от American Urological Association (на английском языке)
-
Клинические рекомендации по диагностике и лечению рака мочевого пузыря для пациентов от Европейского общества медицинской онкологии (ESMO) (на английском языке)
- Рекомендация для пациентов про внутрипузырную химиотерапию от NHS (на английском языке)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.
