Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьОстрый лейкоз из ранних Т-клеточных предшественников (ETP-ОЛЛ)
Острый лейкоз из ранних Т-клеточных предшественников или ETP-ОЛЛ — это отдельный подвид Т-клеточного лейкоза (Т-ОЛЛ). В научной литературе и в беседе с врачом можно встретиться и с другим названием — ETP-лейкоз. Это аббревиатура английского названия болезни (Early T-cell precursor acute lymphoblastic leukemia).
ETP-лейкоз был выделен в отдельную группу относительно недавно — в 2017 году в классификации Всемирной организации здравоохранения.
Причина выделения этого подтипа в том, что ETP-лейкоз имеет отличный от Т-ОЛЛ иммунофенотипический и генетический профиль (см. ниже). Он развивается из очень ранних клеток предшественников Т-лимфоцитов. Об образовании клеток крови (в т.ч. Т-лимфоцитов) рассказано в этой статье.
Как часто встречается?
Острый лейкоз из ранних Т-клеточных предшественников — относительно редкое заболевание.
Дети намного чаще болеют В-клеточным ОЛЛ, в то время как лейкоз из Т-клеток составляет всего 15% случаев. Соответственно, ETP-лейкоз встречается еще реже и составляет 7-17% от всех случаев Т-ОЛЛ у детей.
В чем отличие от других типов ОЛЛ?
ETP-лейкоз имеет много общего с другими подтипами ОЛЛ, особенно с Т-ОЛЛ. Симптомы и проявления болезни могут совсем не отличаться от других подтипов лейкоза. В целом для острых лейкозов из Т-лимфоцитов характерно более частое поражение центральной нервной системы и средостения (опухолевые клетки скапливаются внутри грудной клетки). Поражение средостения может проявляться, например, одышкой (затруднением дыхания) и набуханием вен шеи и головы.
Для постановки диагноза используются те же методы диагностики, что и для других подтипов острых лейкозов. Ключевая особенность данного лейкоза заключается в том, что он развивается из очень ранних клеток-предшественников Т-лимфоцитов, что проявляется особым иммунофенотипическим и генетическим профилем.
Иммунофенотип бластных клеток определяется методом проточной цитометрии. С его помощью выявляется, что на данных опухолевых клетках нет определенных молекул, которые появляются при более позднем созревании Т-лимфоцитов. На клетках такого лейкоза также могут встречаться маркеры стволовых клеток или клеток миелоидного происхождения. Именно по отсутствию или наличию этих молекул можно определить, на какой стадии созревания клетки произошла ошибка и она стала опухолевой.
Помимо этого, бластные клетки при ETP-лейкозе имеют специфические генетические изменения (мутации), которые не встречаются при Т-ОЛЛ и могут быть схожи с мутациями при миелоидном лейкозе.
Особенности лечения
Главным методом лечения острого лейкоза из ранних Т-клеточных предшественников является комбинированная химиотерапия. Как и при других типах ОЛЛ, лечение состоит из 3 фаз (индукция ремиссии, консолидация, поддерживающая терапия) и длится не менее 2 лет.
Большинство протоколов лечения ETP-лейкоза предполагают использование более интенсивной терапии, чем при лечении обычного Т-ОЛЛ, включающая обязательное добавление антрациклинов, дексаметазона (а не преднизолона), также возможно использование неларибина, циклофосфамида и высоких доз метотрексата (на этапе консолидации ремиссии). Обязательно проводится профилактика/лечение нейролейкоза с помощью введения химиотерапевтических препаратов в пространство между оболочками спинного мозга во время люмбальной пункции. В некоторых случаях с этой же целью используется лучевая терапия.
Как и при других типах ОЛЛ, в ходе лечения важно определять уровень минимальной остаточной болезни (МОБ), так как он напрямую влияет на прогноз.
На сегодняшний день наибольшую трудность представляет лечение рецидивов ETP-лейкоза. Возможным решением этой проблемы может стать добавление таргетной терапии или иммунотерапии.
Поскольку клетки при ETP-лейкозе могут быть похожими на миелоидные, существуют теории, что пациенты с ETP-лейкозом смогут отвечать на терапию, которая применяется при миелоидном лейкозе (деметилирующие агенты, венетоклакс и др.), но чтобы это подтвердить, требуется проведение клинических исследований.
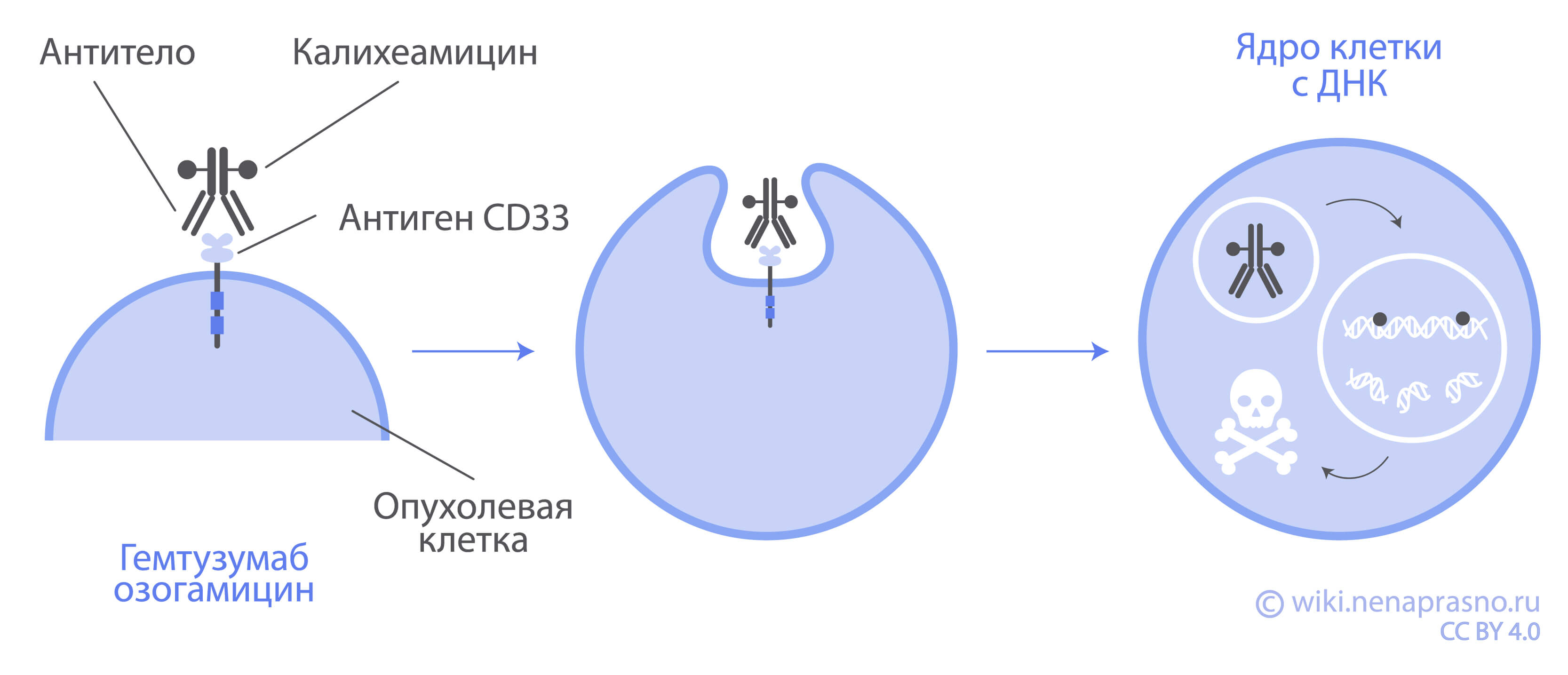
Другим возможным агентом в лечении рецидивов может стать препарат гемтузумаб озогамицин, который используется при лечении острого миелоидного лейкоза (ОМЛ). Данное лекарство направлено на мишень (CD33), которая есть на опухолевых клетках при ОМЛ. По результатам исследований было установлено, что эта мишень также часто наблюдается и на опухолевых клетках при ETP-лейкозе (67%). На данный момент есть лишь предварительные данные, подтверждающие эффективность этого препарата при лечении ETP-лейкоза.
Прогноз
Важно! Информация о прогнозе может быть чувствительной. Следует знать, что она основана на статистических данных о продолжительности жизни после лечения пациентов с определенным видом рака и не может расцениваться как индивидуальный прогноз. Предсказать, как будет развиваться болезнь, какой будет реакция на лечение, произойдет ли рецидив, и если да, то как скоро — невозможно. Бывает так, что даже при неблагоприятном прогнозе ситуация меняется к лучшему, вопреки статистике. Подробнее об этом читайте в статье «Плохие прогнозы не всегда сбываются»: колонка онколога о статистике и надежде».
Ответ на лечение (т.е. наличие ремиссии, определение уровня МОБ по окончании терапии) является самым важным прогностическим фактором. По результатам первых исследований, течение ETP-лейкозов характеризовалось высоким уровнем МОБ на конец индукции, отсутствием достижения ремиссии и неблагоприятным прогнозом. Все это приводило к тому, что пациентам рекомендовали трансплантацию гемопоэтических стволовых клеток крови (ТГСК) в первой ремиссии.
Однако по результатам последующих исследований были получены лучшие показатели выживаемости, схожие с уровнем общей выживаемости при Т-ОЛЛ, несмотря на сохранение МОБ на момент окончания индукции. Это связано с тем, что для оценки показателей выживаемости в последнее время использовались более качественные исследования (с большим количеством участников), а также с широким и повсеместным внедрением современных интенсивных режимов химиотерапии. Сейчас трансплантация проводится лишь пациентам с крайне плохим ответом на химиотерапию.
Большинство детей с ETP-лейкозом имеют медленный ответ на индукционную терапию, т.е. на момент окончания индукции может обнаруживаться определенный уровень остаточных бластных клеток. Однако клинический исход остается благоприятным. Примерные показатели 5-летней безсобытийной выживаемости составляют 76%.
Выводы
- Острый лейкоз из ранних Т-клеточных предшественников является отдельным подвидом Т-ОЛЛ, он выделен в отдельный вид лейкоза относительно недавно и встречается достаточно редко (от 7-17% от случаев Т-ОЛЛ).
- ETP-лейкоз развивается из очень ранних клеток предшественников и характеризуется уникальным иммунофенотипическим и генетическим профилем.
- Для лечения данного вида лейкоза используются более интенсивные схемы терапии.
- Несмотря на первоначальные результаты о том, что ЕТР-лейкоз является крайне неблагоприятным, дальнейшие исследования показали, что уровень общей выживаемости может не сильно отличаться от Т-ОЛЛ, особенно при использовании современных протоколов лечения.
Что еще почитать?
Статья о лечении ЕТР-лейкоза (на английском языке).
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.

Материалы подготовлены при поддержке программы “Эффективная филантропия” Благотворительного фонда Владимира Потанина.