Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьЛучевая терапия в детской онкологии
В основе лучевой терапии (ЛТ) лежит различная чувствительность живых клеток к ионизирующему излучению в зависимости от скорости их деления. Раковые клетки делятся быстро, и потому высоко чувствительны к облучению, тогда как здоровые клетки и ткани организма менее чувствительны к нему. ЛТ убивает раковые клетки или замедляет их рост за счет повреждения ДНК. Поврежденные раковые клетки умирают, и при помощи иммунной системы удаляются из организма.
ЛТ позволяет уменьшить объем опухоли и уничтожить злокачественные клетки с помощью фотонов рентгеновского и гамма-излучения или протонов. Для разных опухолей, в зависимости от их расположения в организме, подбирается своя доза облучения, во многом зависящая от переносимой для здоровых окружающих тканей.
К сожалению, облучение способно повреждать любые жизненные структуры, не только опухолевые клетки, поэтому лечение может сопровождаться как острыми, так и отсроченными осложнениями. Вероятность их возникновения определяется лучевой нагрузкой на здоровые органы и ткани.
Лучевая терапия не уничтожает раковые клетки мгновенно. Может потребоваться несколько сеансов ЛТ. Раковые клетки продолжают умирать в течение недель или месяцев после окончания курса лечения.
ЛТ применима к широкому спектру онкологических заболеваний, может использоваться самостоятельно или в сочетании с хирургическим и/или медикаментозным лечением.
Виды лучевой терапии
Безопасность использования ЛТ у детей повышается благодаря использованию дорогостоящего оборудования и высокотехнологичных методов:
- Лучевая терапия с модулированной интенсивностью (IMRT) использует компьютерные программы для формирования и доставки различных доз радиации непосредственно к опухоли под разными углами. При изменении угла облучения меняется (модулируется) интенсивность излучения и форма луча в соответствии с формой опухоли в этой проекции, рассчитанной при 3D моделировании. С помощью IMRT получается создавать более высокие и эффективные дозы радиации, сводя к минимуму воздействие на близлежащие здоровые ткани и органы.
- Лучевая терапия под визуальным контролем (IGRT) использует высокотехнологичную визуализацию для еще более точного подведения излучения к опухоли.
- Стереотаксическая радиохирургия (SRS) доставляет несколько тонких лучей, пересекающихся непосредственно в опухоли, что создает в ней очень высокие дозы облучения. Благодаря этому обычно требуется меньше сеансов, чем при стандартной лучевой терапии.
- Протонная терапия доставляет излучение на определенную глубину тела, а затем останавливается (пик Брэгга). Излучение не проникает в тело глубже, чем это необходимо, как происходит при использовании фотонов. Протонную лучевую терапию рекомендовано проводить детям с опухолями головного мозга, саркомой, нейробластомой и лимфомой Ходжкина.
Цели лучевой терапии
Главные цели лучевой терапии у детей:
- Локальный контроль над опухолью в качестве основного метода лечения и в составе комплексного лечения, следовательно — улучшение выживаемости пациентов. Это достигается подведением больших доз радиации непосредственно к опухоли и прицельным уничтожением опухолевых клеток.
- Иногда облучение используется в качестве сдерживающей терапии, когда вылечить пациента невозможно, но можно облегчить симптомы и замедлить рост опухоли.
Когда применяется лучевая терапия у детей?
ЛТ используется при многих онкологических заболеваниях:
- саркомах костей и мягких тканей,
- нейробластоме,
- опухолях ЦНС,
- нефробластоме.
При этом может облучаться как сама опухоль, так и другие области организма.
Например, при медуллобластоме с целью контроля заболевания проводят краниоспинальное облучение (КСО) — облучение всей центральной нервной системы.
При разрыве нефробластомы до или во время операции облучается вся брюшная полость, также облучаются и легкие, при наличии в них метастазов.
Перед трансплантацией костного мозга детям с острым лимфобластным лейкозом в качестве кондиционирования может проводиться тотальное облучение тела (ТОТ), для уничтожения собственных стволовых клеток пациента перед пересадкой донорских.
Для каждого диагноза существуют показания и противопоказания к применению лучевой терапии.
Как проходит лучевая терапия?
Проводит лучевую терапию врач-радиотерапевт. Индивидуальный план лечения для каждого пациента разрабатывает совместно группа онкологов, хирургов и физиков.
Консультация радиотерапевта
Семья и пациент приходят на консультацию к лучевому терапевту. Им рассказывают о дальнейших этапах терапии. Обсуждают цель, процесс и возможные побочные эффекты. Обязательно отвечают на возникающие у семьи вопросы. После получения информированного согласия, радиотерапевт переходит к следующим шагам.
Иммобилизация пациента
Введение нескольких доз облучения в одну и ту же область требует воспроизводимой иммобилизации пациента, то есть, расположения ребенка в той же позе и неподвижности его в процессе планирования и последующего лечения. Для обеспечения постоянства позы от сеанса к сеансу используют специальные устройства, например, матрасы с эффектом памяти, а также гипсовые повязки, обеспечивающие наилучшее воспроизведение первоначального положения пациента. При ЛТ на область головы применяют индивидуальные маски для каждого пациента. Они служат как фиксирующим средством, так и защитой близлежащих здоровых тканей и органов.
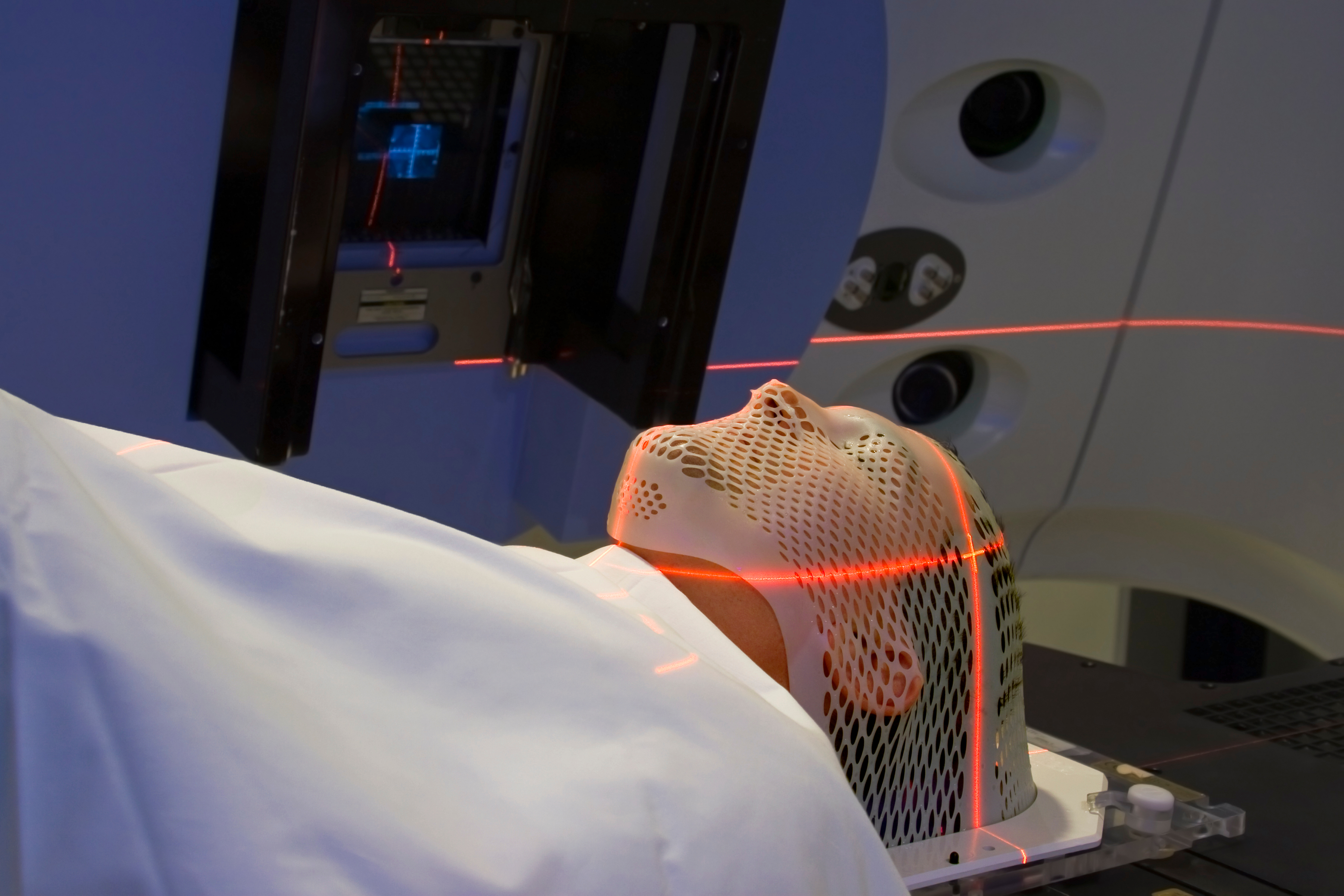
Визуализация
После иммобилизации, когда пациент остается в фиксированном положении, выполняется компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) предполагаемой области, чтобы обеспечить точное определение цели. Для облегчения повторения при каждом следующем сеансе ЛТ этого же положения тела используются еще и специальные "опознавательные" метки и разметочные линии на коже ребенка.
Оконтуривание объемов
Лучевые терапевты используют визуализационные методы исследования для очерчивания или оконтуривания целевых объемов, а также нормальных структур, на основе информации предыдущих исследований. Интересующий объем будет включать в себя некоторое количество нормальной ткани, чтобы гарантировать полное покрытие опухоли необходимой дозой облучения.
Работа физиков
При планировании лечения требуется учитывать общую дозу радиации, необходимую для лечения конкретной опухоли в конкретном месте. Помимо этого, также надо сопоставлять ее с потенциальным повреждением нормальных тканей, подвергаемых облучению.
Радиотерапевт составляет план с точным указанием:
- дозы,
- периодичности сеансов лучевой терапии,
- локализации облучаемой опухоли.
Выводы
- Лучевая терапия — локальный метод лечения многих онкологических заболеваний у детей и может использоваться как самостоятельно, так и в комбинации с другими методами.
- Радиотерапевт (лучевой терапевт) — врач, занимающийся разработкой индивидуального плана лечения для пациента и проведением лучевой терапии.
- Планирование лечения — сложный многоэтапный процесс, направленный как на максимальное воздействие на опухоль, так и на снижение постлучевых осложнений.
Что еще почитать?
- Quantitative Analysis of Normal Tissue Effects in the Clinic (QUANTEC) review (на английском языке).
- Принципы лучевой терапии (на английском языке).
- Современные подходы к лучевой терапии у детей и подростков (на русском языке).
- Развитие методов лучевой терапии в детской онкологии (на английском языке).
- Мультики для детей о лучевой терапии:
https://www.youtube.com/watch?v=EA9Al7KeIGs
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.

Материалы подготовлены при поддержке программы “Эффективная филантропия” Благотворительного фонда Владимира Потанина.
