Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьКакие бывают лейкозы? Что такое острый лейкоз?
Лейкоз – это злокачественное заболевание кроветворной системы, вызванное первичным поражением костного мозга. Лейкозы являются наиболее распространенным онкологическим заболеванием у детей и подростков.
У детей чаще всего встречаются острые лейкозы. Острый лейкоз – это заболевание, при котором в костном мозге вырабатывается большое количество незрелых клеток (бластов).

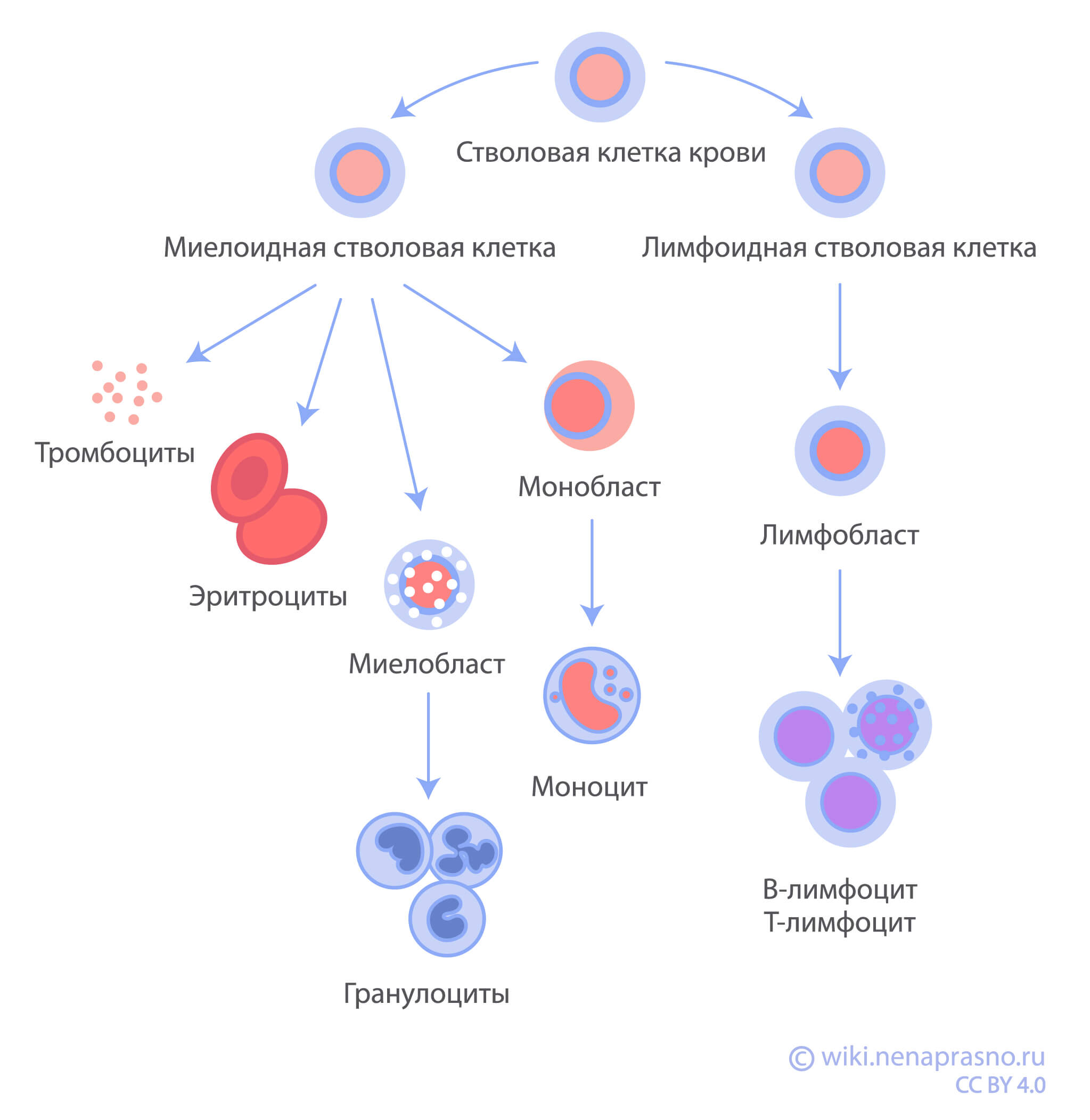
Лейкозы бывают очень разными. Под одним названием “лейкоз” на самом деле кроются десятки различных заболеваний, которые по-разному протекают и по-разному лечатся. Все эти заболевания объединяет происхождение из клеток костного мозга. О том, как работает костный мозг и какие клетки он производит, подробно написано здесь.
Острые и хронические лейкозы
При остром лейкозе возникает большое количество незрелых клеток – бластов. При хронических лейкозах опухолевые клетки представлены созревающими и зрелыми клетками.
При острых лейкозах происходит быстрое развитие симптомов: без лечения болезнь будет стремительно прогрессировать. При хроническом течении болезнь и симптомы могут развиваться медленно.
Острый лейкоз никогда не переходит в хронический, а хронический не может стать острым. При этом развитие хронического лейкоза может перейти в стадию бластного криза – ситуацию, клинически похожую на острый лейкоз.
Какими бывают острые лейкозы?
Кроме разделения на острые и хронические, лейкозы подразделяют на лимфобластные и миелоидные – в зависимости от того, на каком пути созревания (их еще называют “линии дифференцировки”) клеток крови случилась “поломка”. Каждое из этих заболеваний подразделяется на множество подвидов, отличающихся по своим морфологическим, иммунологическим и генетическим свойствам, а также по подходам к их лечению. Выбор оптимальной программы лечения возможен только на основании точного диагноза заболевания.
Острый лимфобластный лейкоз – это самое частое онкологическое заболевание у детей. ОЛЛ подразделяется на лейкозы из В-клеток-предшественников и лейкозы из Т-клеток-предшественников.
Острый миелоидный лейкоз является вторым наиболее распространенным детским лейкозом.
Помимо острого лимфобластного и миелоидного лейкоза, отдельно выделяют:
- острый бифенотипический лейкоз – это лейкоз, бластные клетки которого обладают признаками, характерными одновременно для лимфоидной и для миелоидной линий кроветворения;
- острый билинейный лейкоз – это заболевание, при котором в костном мозге одновременно существуют два вида (клона) опухолевых клеток: и лимфобластный, и миелоидный;
- острый недифференцированный лейкоз – это лейкоз, при котором бластные клетки не обладают специфическими признаками ни одной из линий дифференцировок.
Как определяется тип лейкоза?
Морфологическая классификация (по внешнему виду клетки)
Для определения варианта лейкоза основным методом являются морфологическое исследование мазка костного мозга. Врач-морфолог на основании образцов, полученных при пункции костного мозга, определяет происхождение (линию дифференцировки) бластных клеток.
При проведении морфологического исследования важным является проведение цитохимического исследования. При этом исследовании клетки лейкоза обрабатываются специальными химическими веществами. Это позволяет отличить один вариант опухолевых клеток от другого.
Каждый подтип несет лишь информацию о конкретном типе клеток крови, из которых развился лейкоз.
Иммунофенотипическая классификация
Чтобы более точно понять, на каком именно этапе развития клетки костного мозга произошла ошибка и развился лейкоз, применяется специальный анализ – иммунофенотипирование.
При иммунофенотипировании образца костного мозга определяется фенотип бластной популяции. В зависимости от того, какие антигены-маркеры находятся на поверхности клеток, определяется тип лейкоза. Для этого используется специальный аппарат – проточный цитофлуометр. Этот аппарат способен анализировать каждую клетку по отдельности.
Данные иммунофенотипирования могут не совпасть с морфологической классификацией. Иммунофенотипирование позволяет оценить большее количество опухолевых клеток в образце костного мозга и распознать их черты, невидимые под микроскопом при морфологическом исследовании.
Определение иммунофенотипа опухолевых клеток играет ключевую роль для оценки возможности применения иммунотерапии и клеточной терапии у конкретного пациента. Помимо первичной диагностики, иммунофенотипирование также используется для оценки минимальной остаточной болезни (МОБ) во время и после терапии. Это более глубокий и более точный метод по сравнению с морфологическим исследованием.
Молекулярно-генетическая классификация
Кроме морфологического и иммунофенотипического исследований, важную роль в установлении диагноза играет также проведение цитогенетического и молекулярно-генетических исследований. Обнаружение той или иной мутации в ряде случаев значимо влияет на определение группы риска и на выбор дальнейшей тактики терапии.
Выводы
- Лейкоз – это злокачественное заболевание костного мозга, приводящее к нарушению развития клеток крови.
- Под диагнозом “лейкоз” могут подразумеваться десятки различных заболеваний, которые по-разному протекают и по-разному лечатся.
- У детей чаще всего встречаются острые лейкозы.
- Для определения типа лейкоза используется морфологическое, иммунофенотипическое и молекулярно-генетическое исследования.
Что еще почитать?
- Лейкоз у детей и подростков - статья госпиталя St. Jude (на русском языке).
- Острый лимфобластный лейкоз у детей - статья Германского Общества Детских Гематологов и Онкологов (на русском языке).
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.

Материалы подготовлены при поддержке программы “Эффективная филантропия” Благотворительного фонда Владимира Потанина.