Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьХирургическое лечение рака желчевыводящих путей
Опухоли желчевыводящих путей редко выявляются тогда, когда возможно лечение, позволяющее полностью избавиться от заболевания. При раке желчного пузыря менее 10% пациентов могут быть радикально прооперированы, если опухоль развилась настолько, что появились симптомы. В случае, если опухоль была обнаружена случайно после холецистэктомии, вероятность доступности такого лечения будет выше: до 20%.
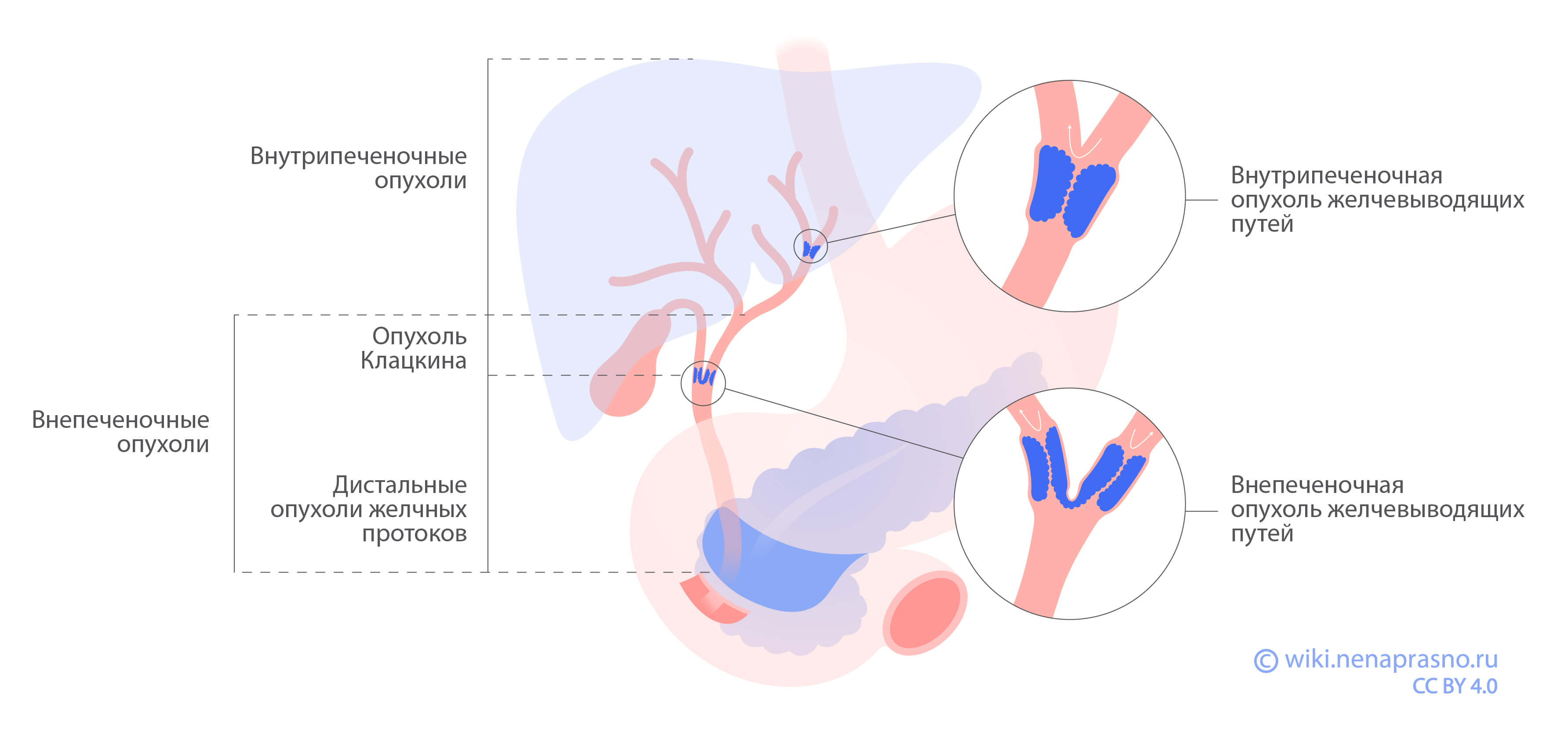
Также на возможность хирургического лечения рака желчевыводящих путей влияет место его возникновения. Опухоли, расположенные внутри печени или в ее воротах, могут быть прооперированы в 20-35% случаев. Дистальные опухоли (расположенные в протоках вне печени) поддаются хирургическому лечению примерно в 70% случаев.
Поскольку рак желчевыводящих путей представляет собой группу заболеваний, то для его лечения применяется широкий спектр хирургических вмешательств.
Хирургическое лечение может начинаться с диагностической лапароскопии. Опухоли желчевыводящих путей часто дают метастазы в лимфатические узлы и брюшину. Такие метастазы не всегда видны на КТ или МРТ. К примеру, в одном из исследований у 23% из 409 пациентов с раком желчевыводящих путей распространение заболевания по печени или брюшине было обнаружено только на диагностической лапароскопии. Если начать лечение именно с этой процедуры, то в случае обнаружения метастазов можно избежать более травматичной лапаротомической операции, т.к. она лишена смысла на этой стадии.
ПЭТ-КТ позволяет более точно определить стадию примерно у 25% пациентов: обнаружить метастазы, которые ранее не были выявлены. Однако этот метод не является заменой диагностической лапароскопии согласно российским клиническим рекомендациям RUSSCO.
Выбор метода лечения зависит от:
- резектабельности опухоли (наличия технической возможности ее удалить);
- того, как глубоко опухоль врастает в стенку желчного протока или пузыря (критерий Т);
- месторасположения опухоли (вида рака).
Хирургическое лечение рака желчного пузыря
Хирургическое лечение рака желчного пузыря может включать в себя:
- удаление желчного пузыря (холецистэктомия);
- удаление желчного пузыря с участком печени (расширенная холецистэктомия);
- резекцию общего желчного протока;
- удаление лимфатических узлов (лимфодиссекция);
- резекцию соседних органов.
Объем операции зависит от стадии заболевания:
- Для опухолей T1a (вовлечение только собственной пластинки слизистой оболочки) достаточно стандартной холецистэктомии.
- Для опухолей T1b (с вовлечением мышечного слоя) рекомендуется расширенная холецистэктомия с резекцией печени (сегментов IVb и V, непосредственно прилежащих к желчному пузырю).
- Для опухолей T2 (опухоль не доходит до серозной оболочки) также рекомендована расширенная холецистэктомия с резекцией печени.
- Для опухолей Т3 (прорастание через серозную оболочку и/или в соседние органы) стандарта хирургического лечения на данный момент не существует. Могут быть рассмотрены обширные вмешательства, включающие в себя, помимо расширенной холецистэктомии, удаление или резекцию других пораженных органов – желудка, двенадцатиперстной кишки, толстой кишки, большого сальника или внепеченочных желчных протоков. На данный момент нет научных данных, говорящих о преимуществе этого подхода. Такие операции обладают высокими рисками и при этом не увеличивают общую выживаемость.
- Опухоли T4 (вовлечение крупных сосудов или более двух прилежащих органов), как правило, нерезектабельны.
При выявлении поражения больше 4 регионарных лимфатических узлов или при обнаружении отдаленных метастазов операция не рекомендована, и пациент получает лекарственное лечение (химиотерапию, иммунотерапию, таргетную терапию).
Если опухоль распространяется на общий желчный проток, операция дополняется резекцией общего желчного протока. Затем для восстановления оттока желчи делается реконструкция желчных путей (восстановление непрерывности: “оставшиеся” участки протока сшиваются между собой).
Учитывая техническую сложность операций и редкость самого заболевания, предпочтительным считается выполнение операций с лапаротомным (открытым) доступом. Однако результаты крупных центров, специализирующихся на гепатобилиарной хирургии, демонстрируют, что малоинвазивные вмешательства (лапароскопические, роботические) могут быть безопасной альтернативой.
Есть и еще одна подгруппа пациентов – те, кому холецистэктомия была выполнена не в специализированном центре, а в обычной больнице (по причине острого холецистита), и рак желчного пузыря был диагностирован по результатам гистологического исследования. При выявлении рака в стадиях T1a или in situ повторная операция не нужна. В остальных случаях может потребоваться повторная операция для выполнения лимфодиссекции и резекции печени.
Хирургическое лечение рака желчных протоков (холангиокарциномы)
Чаще всего при резекции опухолей билиарного тракта рассматривается открытая операция. Однако в крупных центрах с большим опытом подобные вмешательства – особенно на более ранних стадиях – могут выполняться лапароскопически или роботически. Несмотря на то, что малоинвазивные операции в целом переносятся легче, объем операции, а с ним и риски осложнений остаются такими же серьезными.
Согласно клиническим рекомендациям Российского общества онкологов хирургическое лечение опухоли возможно при условии, что:
- нет отдаленных метастазов в печени и не поражены лимфатические узлы;
- нет прорастания опухоли в воротную вену или общую печеночную артерию (при инвазии только в воротную вену возможна ее резекция с дальнейшей пластикой);
- в опухоль не вовлечены печеночные протоки второго порядка (критерий учитывается при опухоли Клацкина – когда она расположена в воротах печени);
- нет прорастания опухоли в прилегающие органы;
- нет отдаленных метастазов.
Если опухоль расположена внутри печени
В этом случае выполняется резекция печени. В зависимости от характеристик опухоли это может быть как атипичная резекция, то есть удаление только небольшого участка печени, так и более обширное вмешательство: удаление сегмента, сектора или доли печени. Операция дополняется лимфодиссекцией, что важно в первую очередь для определения стадии заболевания, прогноза и планирования дальнейшего лечения.
Трансплантация печени без особых показаний не рекомендована. Это сложная операция с высоким риском хирургических осложнений. После трансплантации требуется пожизненный прием иммуносупрессантов. Все эти факторы снижают качество жизни, а в случае рецидива такие риски не оправданы. Однако трансплантация может быть рассмотрена в отдельных случаях на ранних стадиях – например, в случае декомпенсации цирроза печени при соответствии Миланским критериям, а также в тех случаях, когда резекция невозможна.
Если опухоль расположена вне печени, в ее воротах
Выполняется резекция печеночных протоков в сочетании с резекцией печени. Что именно будет удалено, определяется по классификации Bismuth-Corlette:
- Если поражен только общий желчный проток или место слияния правого и левого печеночных протоков, эти участки удаляются. Затем необходима реконструкция, чтобы обеспечить отток желчи: оставшаяся часть протока вшивается в тонкую кишку.
- Если поражен один (только правый или левый) печеночный проток, то, кроме самой опухоли, необходимо удалить и соответствующую долю печени.
- Если поражены оба протока, это обычно считается противопоказанием к операции. У отдельных тщательно подобранных пациентов она может быть рассмотрена. Решение в таком случае принимается индивидуально после рассмотрения на консилиуме.
Для части пациентов может быть рассмотрена трансплантация печени.
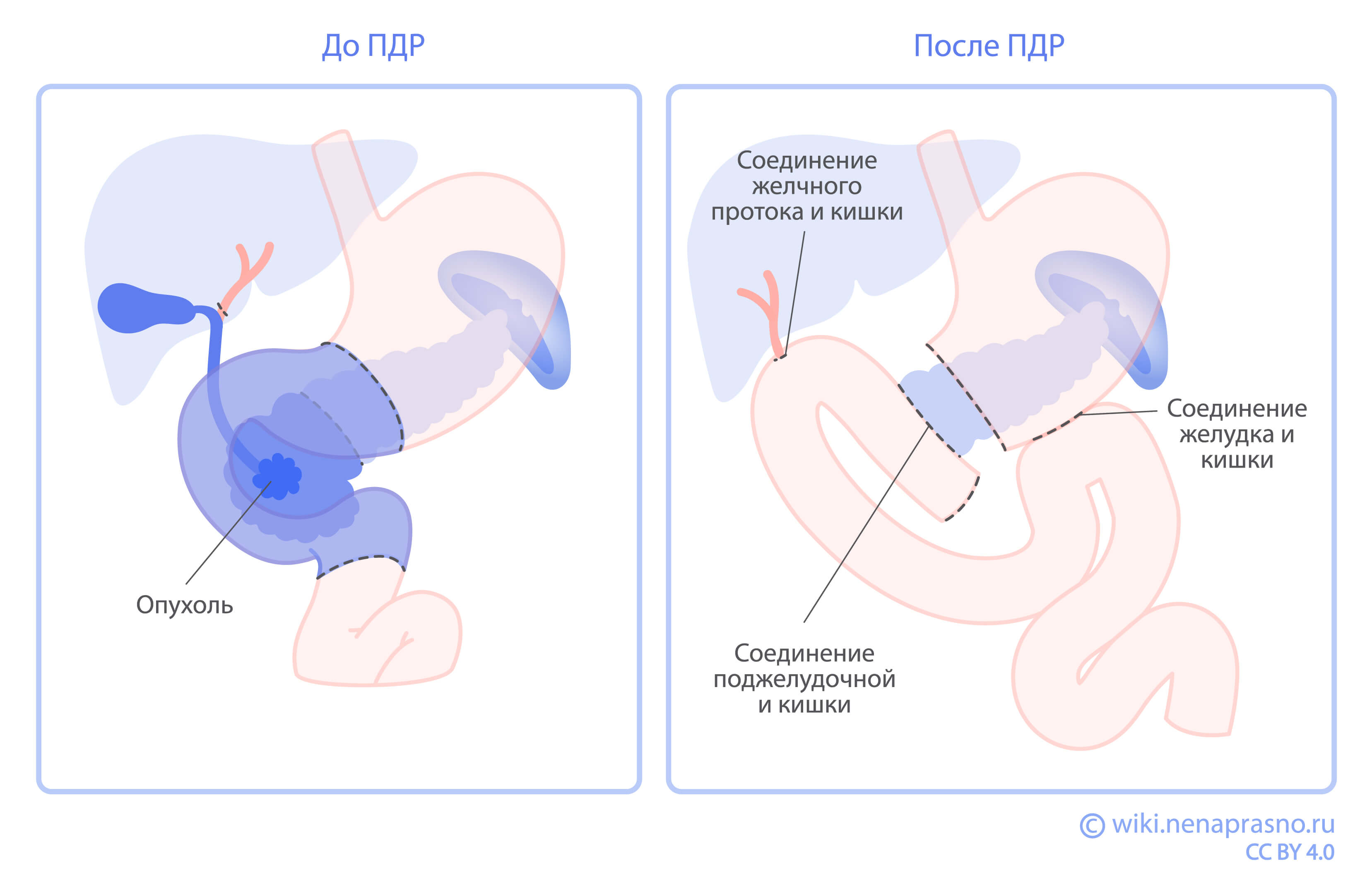
Если опухоль расположена вне печени, дистально (дальше ворот печени)
В этих случаях требуется панкреатодуоденальная резекция. Во время такой операции удаляются:
- головка поджелудочной железы с ее крючковидным отростком;
- двенадцатиперстная кишка и первые 15 см тощей кишки, в которую она переходит;
- нижняя часть желудка (в ряде случаев ее можно сохранить);
- общий желчный проток (холедох);
- желчный пузырь;
- жировая клетчатка с лимфатическими узлами поджелудочной железы.
Затем восстанавливается непрерывность желудочно-кишечного тракта.
Какие еще операции выполняются при раке желчевыводящих путей?
Перед “основной операцией” при наличии желтухи может быть рассмотрена процедура декомпрессии (разгрузки) желчных путей. Нет единого мнения, какой метод разгрузки лучше: эндоскопические операции, чрескожные вмешательства или наложение обходных анастомозов. Даже по поводу необходимости самой процедуры декомпрессии ведутся дебаты. В одном исследовании 20 пациентов с желтухой без такой операции сравнили с 27 пациентами без желтухи. Разницы в смертности или нарушении функции печени найдено не было, но возрастала частота послеоперационных осложнений в группе пациентов с желтухой. Самый крупный на данный момент систематический обзор показал, что выполнение декомпрессии не снижает смертность или количество дней, проведенных в больнице, но при этом возрастает частота осложнений. Основываясь на этих данных, нельзя без особых показаний рекомендовать такое вмешательство.
В отдельных случаях, когда планируется резекция более 75% печени, перед операцией возможна эмболизация воротной вены для снижения риска развития печеночной недостаточности после операции.
Как подготовиться к операции?
Перед операцией необходимо обсудить с хирургом план действий и задать все имеющиеся вопросы – в том числе, касающиеся рисков и потенциальных осложнений. Стандартное предоперационное обследование включает в себя исследования крови, мочи, анализы на инфекции, передающиеся через кровь, осмотр терапевта. При необходимости и наличии каких-либо хронических заболеваний может потребоваться консультация профильного специалиста (кардиолога, эндокринолога и других). За 5-7 дней до операции необходимо отменить прием препаратов, влияющих на свертываемость крови.
Перед любой онкологической операцией важно оценить, не страдает ли пациент от нехватки веса и белка. Поскольку опухолевые заболевания сопровождаются потерей массы тела, нужно употреблять пищу, богатую белком. Кроме того, за 7-10 дней до операции может быть назначено дополнительное медицинское питание.
Другими общими рекомендациями будет отказ от курения и алкоголя за четыре недели и больше до операции, чтобы снизить риск осложнений.
Практика бритья волос в области операции отличается в разных больницах, так что этот вопрос требует предварительного обсуждения с хирургом.
Перед операцией (накануне вечером и утром в день операции) можно принять горячий душ с обычным мылом – это снижает количество инфекционных осложнений.
Подготовка кишечника перед хирургическим лечением, как правило, не требуется.
Что еще почитать?
- Хирургическое лечение опухолей желчевыводящих путей на сайте Американского общества онкологии (на английском языке).
- Памятка о подготовке к операции по поводу рака желчевыводящих путей (на английском языке).
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.