Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьХирургическое лечение рака почечной лоханки
Хирургическое лечение рака почечной лоханки
- потенциале злокачественности опухоли,
- стадии заболевания,
- месторасположении опухоли,
- глубине проникновения опухоли в ткани.
При раке почечной лоханки с низким потенциалом злокачественности рекомендованы:
-
радикальная нефроуретерэктомия с удалением части устья мочеточника и послеоперационная внутрипузырная химиотерапия;
-
или эндоскопическое лечение (под визуальным контролем гибкого уретероскопа): опухоль иссекается при помощи эндоскопического коагулятора, также может применяться электрокоагуляция, лазерная коагуляция, абляция (“прижигание”).
При раке почечной лоханки с высоким потенциалом злокачественности (high-grade) или с прорастанием в паренхиму почки, а также при размерах опухоли больше 2 см рекомендуется:
-
радикальная нефроуретерэктомия с удалением части устья мочеточника и удалением регионарных лимфатических узлов малого таза. Операция дополняется послеоперационной внутрипузырной химиотерапией.
Существует ряд российских клинических рекомендаций, при которых может быть проведена органосохраняющая операция. Она возможна при опухолях низкого риска, соответствующих таким критериям:
-
один опухолевый узел,
-
размер опухоли менее 1,5 см,
-
низкий потенциал злокачественности (low-grade), либо папиллярный подтип рака (по результатам уретероскопической биопсии).
Особенно важно провести органосохраняющую операцию и сохранить почку в случаях двусторонних опухолей, при единственной функционирующей почке, тяжелой болезни почек, а также при наследственных синдромах, повышающих вероятность развития второго рака мочевыводящих путей.
Европейские рекомендации во многом схожи с российскими. В них также выделяются две группы риска.
1. Высокий риск: высокий потенциал злокачественности по результатам цитологии/при биопсии, признаки прорастания опухоли в соседние ткани по данным компьютерной томографии, определенные гистологические типы, размеры опухоли больше 2 см, признаки гидронефроза, множественные опухоли.
2. Низкий риск: размер опухоли меньше 2 см, нет признаков высокого потенциала злокачественности при цитологическом и гистологическом исследованиях, по результатам КТ не обнаружено прорастание опухоли в соседние ткани.
С опухолями низкого риска рекомендована органосохраняющая операция, а при опухолях высокого риска — радикальная нефроуретерэктомия с интраоперационной химиотерапией.
Радикальное хирургическое лечение
Золотым стандартом считается радикальная нефроуретерэктомия с частичным удалением устья мочеточника. Это единственный метод хирургического удаления опухолей почечной лоханки, который потенциально может «вылечить» рак. Такая операция выполняется открытым способом либо малоинвазивными методами: лапароскопически или роботически. По данным исследований, минимально инвазивные методы не уступают открытой операции по дальнейшему прогнозу продолжительности жизни.
В отдельных ситуациях — например, когда у пациента только одна почка, тяжелая хроническая болезнь почек, при опухолях с двух сторон, некоторых видах нефропатий — можно рассмотреть органосохраняющую операцию: удаление опухоли и различные виды резекции почек. Такое решение должно приниматься консилиумом.
Как выполняется операция?
Операция выполняется под общей анестезией бригадой хирургов. В ходе нее удаляется почка, полностью удаляются мочеточник и его устье (место впадения в мочевой пузырь), а также удаляются регионарные лимфоузлы. После операции проводится внутрипузырная химиотерапия.
Согласно Российским клиническим рекомендациям, если устье мочеточника удалено, внутрипузырная химиотерапия может быть проведена через мочевой катетер.
Послеоперационный период
После операции пациенту нужно провести как минимум сутки в отделении реанимации. Это необходимо для наблюдения за состоянием и основными показателями жизнедеятельности. После операции в полости малого таза устанавливается дренаж, его уберут на 2-3 день, или когда по нему перестанет отходить отделяемое.
Также на первые 7-10 дней устанавливается мочевой катетер. В первое время моча, отходящая по катетеру, может быть с примесью крови, окрашена. Тревожными признаками могут быть сгустки крови размером с монету в мочеприемнике или отсутствие мочи в течение более 4 часов.
В первые часы и даже дни пациента может беспокоить боль в области раны или в месте установки дренажа, общая слабость. Боль не стоит терпеть, существующие обезболивающие препараты безопасно ее устраняют. Когда пациент не страдает от боли, он может раньше начать активно двигаться, а значит процесс восстановления будет идти быстрее, и риск осложнений снижается.
Эндоскопическая хирургия
Эндоскопическая операция выполняется через естественные отверстия, поэтому после нее не остаётся шрамов даже от проколов, такая операция легче переносится. Однако ее проведение возможно не во всех случаях, а только при соответствии показаниям. Для принятия решения о выборе эндоскопического лечения важно при проведении первой диагностической уретероскопии определить, что с его помощью образование может быть удалено полностью.
Эндоскопическое хирургическое лечение выполняется двумя способами:
-
чрескожно — на боку или на спине выполняется небольшой разрез, через который в почечную лоханку вводится эндоскоп;
-
уретероскопически (ретроградная уретеропиелоскопия) — когда эндоскоп вводится через мочеиспускательный канал в мочевой пузырь, а затем в мочеточник и в лоханку.
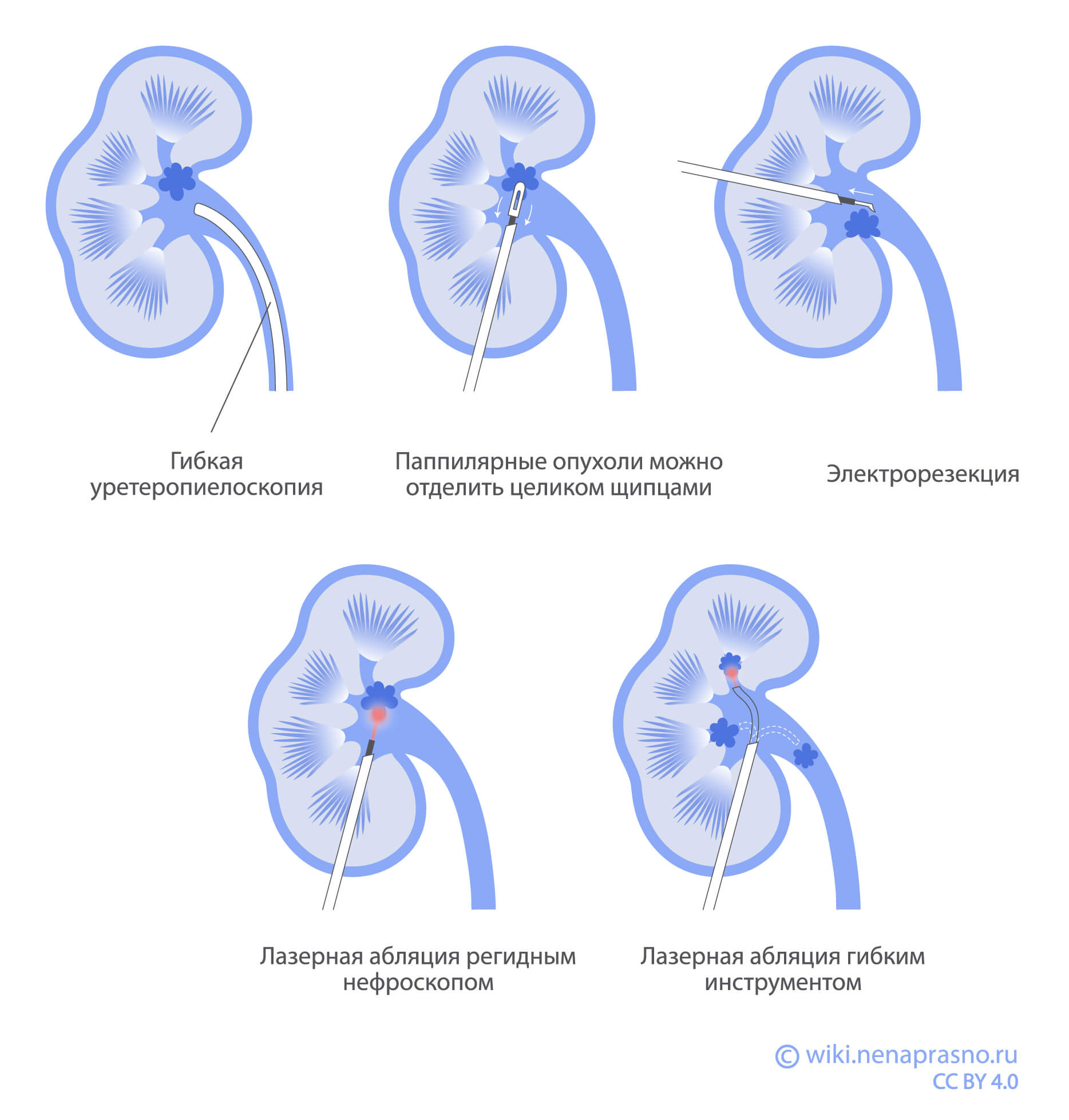
Эндоскопическую операцию технически проще выполнять, если опухоль расположена в средней или верхней части почечной лоханки, так как для того, чтобы «добраться» до нижних чашечек, может не хватить изгиба эндоскопа.
Папиллярные опухоли можно полностью удалить специальными щипцами. Другие виды образований удаляются при помощи электрического инструмента. Также при эндоскопической операции возможно применить лазерную абляцию (“прижигание” опухоли). Она выполняется или ригидным (жестким), или гибким инструментом — в зависимости от того, где находится опухоль.
Несмотря на очевидные преимущества сохранения функции почки, при использовании эндоскопического метода лечения риск локального рецидива несколько выше, по данным некоторых исследований.
По данным систематического обзора, проведенного Европейской ассоциацией урологов (данные 22 нерандомизированных исследований), прогноз дальнейшей продолжительности жизни после применения эндоскопического хирургического лечения сопоставим с результатами после радикальной нефроуретерэктомии — при условии соблюдения показаний к такого рода операциям (для неинвазивных опухолeй низкой степени злокачественности).
После таких операций всегда устанавливается стент на 4-6 недель, затем его удаляют. Стент обеспечивает отток мочи и защищает анастомоз (хирургическое соединение органов).
Выводы:
-
Золотым стандартом хирургического лечения является радикальная нефроуретерэктомия с частичным удалением устья мочеточника и удалением регионарных лимфоузлов. Она может выполняться как открытым способом, так и лапароскопически или роботически
-
Эндоскопическое лечение: чрескожное или уретероскопическое — применяется для опухолей низкого риска или при наличии показаний к органосохраняющей операции.
-
В отдельных клинических ситуациях можно рассмотреть резекцию опухоли или сегментарную резекцию почки.
Что еще почитать?
-
Инструкция для пациентов о послеоперационном периоде нефроуретерэктомии (на английском языке)
- Памятка для пациентов Memorial Sloan Kettering Cancer Center о подготовке к операциям на почке, включая нефроуретеэктомию (на русском языке)
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.