Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьДиагностическая лапароскопия и перитонеальные смывы
Что такое диагностическая лапароскопия
Диагностическая лапароскопия проводится в рамках определения стадии болезни. Это короткая операция, во время которой врач визуально оценивает брюшную полость на наличие опухолевых отсевов (метастазов), клеток и жидкости (асцита). Это необходимо делать потому, что у каждого пятого пациента рак желудка распространяется на брюшину (тонкую соединительную ткань, окутывающую стенки и органы брюшной полости). Особенно часто это происходит при выходе опухоли через всю стенку желудка на его внешний (серозный) слой или прорастании в соседний орган (категории Т4а и Т4b по классификации TNM соответственно). Наличие метастазов рака на брюшине называется канцероматозом брюшины и является категорией М1 и IV стадией по классификации TNM.
Как проводится лапароскопия и в чем ее задача
Диагностическая лапароскопия выполняется хирургом или хирургом-онкологом в операционной с использованием общей анестезии (наркоза).
Пациент находится в положении лежа на спине. После начала действия наркоза врач делает небольшой (около 2 см) разрез кожи около пупка для введения в брюшную полость углекислого газа – это позволяет расширить ее и получить пространство, необходимое для осмотра и манипуляций. Далее через этот же разрез вводится специальный проводник – троакар, и трубчатый инструмент с осветителем и камерой – лапароскоп. Также врач выполняет еще 1-2 маленьких разреза по 0.5-1 см для троакаров меньшего диаметра и лапароскопических инструментов.
После этого выполняется тщательный осмотр диафрагмы, брюшной стенки, печени, желудка, кишечника и других органов, проводятся перитонеальные смывы (речь об этом пойдет ниже) и биопсия подозрительных участков брюшины, если такие есть.
Все эти шаги позволяют ответить на вопрос: есть ли распространение рака желудка по брюшной полости или нет – иными словами, определить его стадию. По окончании операции инструменты, троакары и углекислый газ удаляются, а на разрезы накладываются швы.
Как правило, вся операция занимает 15-30 минут. После нее пациента может беспокоить умеренная боль в области разрезов. Ее удается успешно контролировать обезболивающими препаратами.
Сперва пациенты наблюдаются в палате пробуждения, а после окончания действия наркоза – в палате хирургического отделения. Прием пищи и жидкости можно возобновить через 1-2 часа после завершения операции, если нет тошноты и рвоты. Если после лапароскопии не возникает никаких осложнений, пациенты редко проводят в больнице больше 1-2 дней.
Кому показана диагностическая лапароскопия
Эта диагностическая операция показана пациентам, состояние которых соответствует всем следующим критериям:
- диагноз “рак желудка”, установленный с помощью гастроскопии и биопсии;
- опухоль желудка категории Т1b и выше по классификации TNM, описанная с помощью эндосонографии (эндоУЗИ) и/или компьютерной томографии (КТ);
- отсутствие отдаленных метастазов в других органах по данным КТ или ПЭТ-КТ;
- пациенту планируется предоперационная (неоадъювантная) химиотерапия и/или операция.
При подозрении на метастазы рака желудка по брюшине по данным КТ или ПЭТ-КТ пациентам также выполняется диагностическая лапароскопия с биопсией подозрительных участков.
Обязательно ли проводить диагностическую лапароскопию
Да, если состояние пациента соответствует перечисленным выше критериям.
Дело в том, что у 3 пациентов из 10 КТ не способна обнаружить небольшие метастазы рака по брюшине, а ПЭТ-КТ позволяет диагностировать только около половины случаев канцероматоза. Лапароскопия дает наиболее точную информацию о стадии рака желудка и позволяет верно определить тактику лечения. По этой причине она включена в стандарты обследования и проводится большинству пациентов.
Как подготовиться к диагностической лапароскопии
Подготовка к диагностической лапароскопии практически не отличается от подготовки к любой другой операции на брюшной полости.
Пациенту необходимо сдать анализы крови и мочи, сделать электрокардиограмму и проконсультироваться у специалистов по имеющимся хроническим заболеваниям (гипертоническая болезнь, сахарный диабет, ХОБЛ и др.).
Хирург или онколог, который будет выполнять операцию, уделяет особое внимание предыдущим операциям на брюшной полости, потому что они могут приводить к образованию рубцовых сращений (спаек) в животе, затрудняющих осмотр во время лапароскопии. Также необходимо заранее (не менее, чем за 7 дней до операции) обсудить с хирургом временную отмену препаратов, влияющих на свертываемость крови: ацетилсалициловая кислота, клопидогрел, тикагрелор, ривароксабан, апиксабан, варфарин и др. Это важно для профилактики кровотечения во время и после лапароскопии.
Накануне и утром в день операции пациентам необходимо принять горячий душ с обычным мылом – это снижает количество инфекционных осложнений. Подготовка кишечника перед диагностической лапароскопией не требуется. Прием пищи, как правило, прекращают за 6 часов до вмешательства, а любой жидкости – минимум за 2 часа (подходы к голоду перед операцией могут различаться между стационарами, поэтому надо обязательно обсудить это с оперирующим хирургом или анестезиологом). Также пациентам, у которых опухоль желудка нарушает нормальное избавление от его содержимого, могут потребоваться более длительные перерывы в приеме пищи и воды.
Подробнее о подготовке к хирургическому лечению рака желудка можно прочесть в этой статье.
Какие бывают осложнения диагностической лапароскопии
Лапароскопия – технически простая и рутинная операция. Ее осложнения наблюдаются реже, чем в 1% случаев.
Основными проблемами являются повреждение внутренних органов или сосудов при установке троакаров в стенку живота (наблюдаются в 3-4 случаях на 10 000 процедур). В большинстве случаев эти повреждения устраняются во время лапароскопии, для чего может понадобиться установка дополнительного троакара.
После выполнения биопсии подозрительного образования брюшины может наблюдаться кровотечение, требующее прижигания (коагуляции) и в редких случаях – наложения швов.
Если по окончании процедуры углекислый газ удален из брюшной полости не полностью, пациента может беспокоить боль в животе и плечах. Это неприятное последствие лапароскопии, однако оно не требует каких-либо действий, кроме приема болеутоляющих. Газ со временем уходит самостоятельно.
Послеоперационная боль в области установки троакаров, как правило, умеренная и устраняется приемом обезболивающих препаратов.
Инфицирование кожи в области разрезов после лапароскопии – достаточно редкое явление, которое наблюдается, в среднем, в 2 случаях из 100. В подавляющем большинстве случаев оно лечится консервативно и не требует повторных вмешательств.
При лапароскопии используются очень маленькие разрезы, однако послеоперационные грыжи в их области все же могут со временем появляться – в течение 5 лет после операции это происходит у 1 пациента из 100. Грыжи в большей степени характерны для мест установки крупных троакаров (как, например, для лапароскопа).
Что такое перитонеальные смывы и зачем они проводятся
Перитонеальные смывы – это процедура забора материала для цитологического исследования. Цель исследования – выявление скоплений опухолевых клеток, находящихся в брюшной полости. Их нельзя увидеть невооруженным глазом во время лапароскопии, но можно рассмотреть под микроскопом:
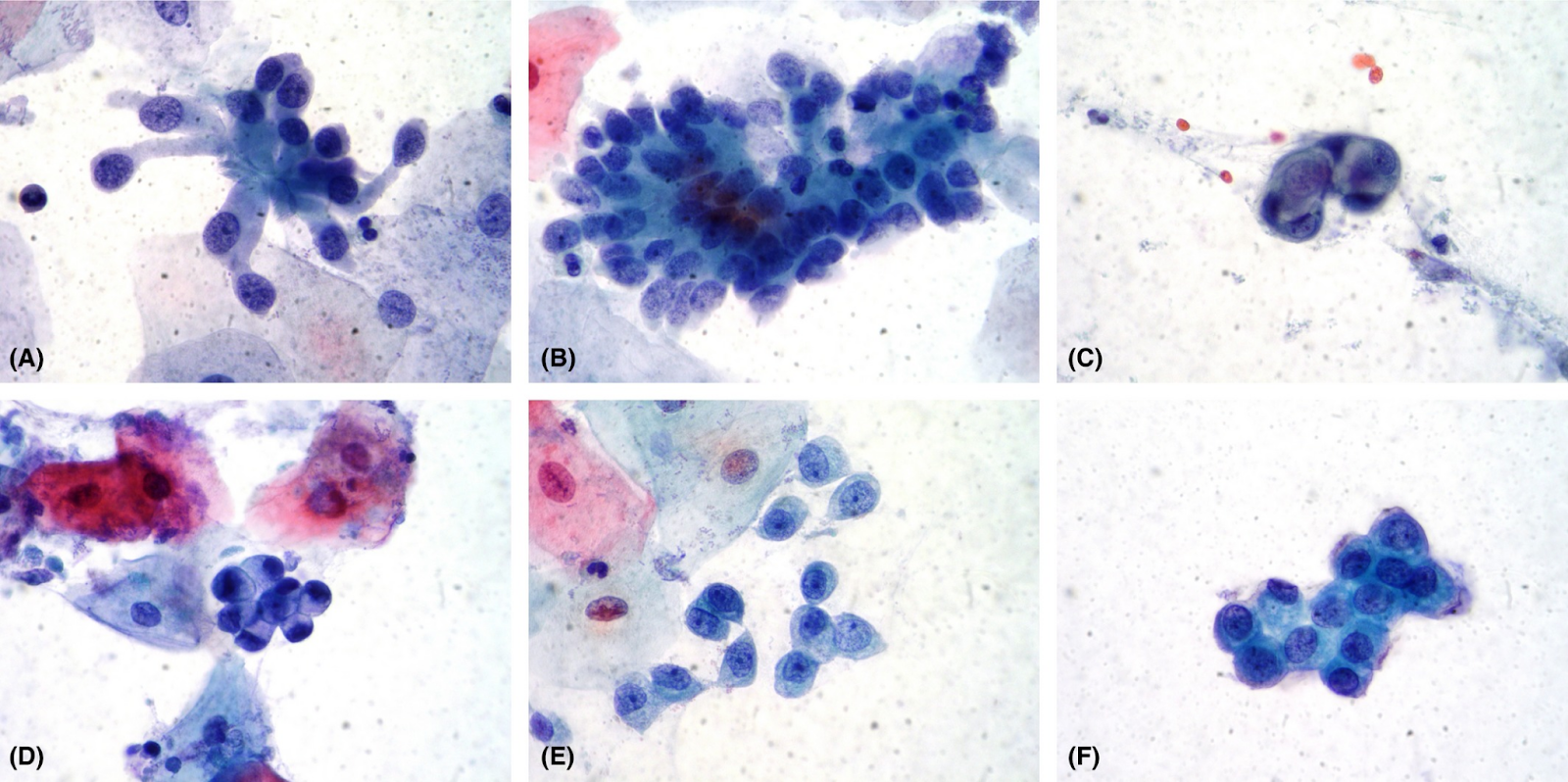
Эта процедура также необходима для точного определения стадии рака желудка. В случае их обнаружения доктора стадируют болезнь как М1 Cyt(+).
Чтобы собрать материал для исследования, в конце лапароскопии в брюшную полость вводится 200-400 мл стерильного и подогретого до 37°C физиологического раствора. Сперва этим раствором омываются правый и левый куполы диафрагмы и органы верхнего этажа брюшной полости. Далее раствор удаляется из живота, собирается в стерильную емкость и отправляется на анализ в цитологическую лабораторию. Такая же процедура смывов повторяется с брюшиной и органами малого таза.
Если во время лапароскопии в брюшной полости обнаружена асцитическая жидкость, то для цитологического исследования собирают и ее.
Как положительные смывы отражаются на лечении
Смывы называют положительными, если в собранном материале есть опухолевые клетки. На сегодняшний день исследования и дискуссии о наиболее эффективном лечении в такой ситуации продолжаются. Для большинства пациентов с положительными смывами основным лечением является системная химиотерапия. В ряде случаев (у половины пациентов в этой и этой публикациях) она приводит к так называемой конверсии – в повторных смывах клетки не выявляются. Дальнейшее лечение описано ниже.
Когда показан повторный забор смывов
Диагностическую лапароскопию и забор смывов повторяют:
- пациентам с отрицательными смывами при первой лапароскопии, которые получили предоперационную (неоадъювантную) химиотерапию и готовятся к хирургическому лечению;
- пациентам с положительными смывами при первой лапароскопии, которые получили курс химиотерапии.
Оптимальная тактика для второй группы пациентов продолжает активно изучаться. Есть данные, что у пациентов с конверсией смывов последующая операция по удалению желудка может увеличить продолжительность жизни.
Исследуется и другой подход к лечению таких пациентов: циторедуктивная хирургия и внутрибрюшная химиотерапия. Если после курса системной химиотерапии конверсии смывов не произошло, или было выявлено прогрессирование заболевания, пациенты получают другие схемы лекарственного лечения.
Выводы
- Диагностическая лапароскопия – это небольшая операция, во время которой визуально оцениваются органы живота на предмет метастазов рака желудка, а при их выявлении выполняется биопсия.
- Во время лапароскопии также выполняются перитонеальные смывы – забор жидкости для выявления под микроскопом опухолевых клеток, которые могут находиться на органах и стенках брюшной полости.
- Обе эти процедуры отвечают на вопрос: распространился рак желудка по брюшной полости или нет – и таким образом позволяют точно определить стадию болезни и выбрать необходимое лечение.
Что еще почитать и посмотреть?
- Анатомия брюшной полости и брюшины (видео на русском языке).
- Что такое диагностическая лапароскопия, как к ней подготовиться и чего ожидать после? (на русском языке).
- Как проводится диагностическая лапароскопия? (видео на английском языке).
- Перитонеальные смывы - информация для пациентов (на английском языке).
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.
