Поддержите создание крупнейшего раздела на «Онко Вики» — об опухолях головы и шеи
ПоддержатьЛечение симптомов рака поджелудочной железы
Лечение симптомов рака поджелудочной железы важно не только для повышения качества жизни, но и для лучшей переносимости противоопухолевой терапии. Качественная поддерживающая терапия снижает риски осложнений и увеличивает продолжительность жизни. Поэтому важно рассказывать врачу обо всех проявлениях болезни при постановке диагноза, не откладывая на потом.
Симптомы могут быть местными и системными.
Местные симптомы вызваны сдавлением либо вовлечением в опухолевый процесс соседних анатомических структур. Среди них чаще всего встречается боль, реже – желтуха, стеноз выходного отдела желудка, гастропарез, асцит. Интенсивность местных симптомов зависит от размеров опухоли, ее расположения, скорости ее роста.
Системные симптомы связаны с влиянием онкопатологии на организм в целом. К ним относятся потеря веса и аппетита, экзокринная недостаточность, тромбозы, депрессия и тревога.
Боль
Опоясывающая боль – очень частый симптом при раке поджелудочной железы. Такая боль охватывает верхнюю часть живота, подреберья и нижне-грудной отдел спины. Боль в других частях тела может возникать при наличии метастазов.
Боль не нужно терпеть, о ней следует рассказать лечащему врачу. Врач может направить к алгологу, специалисту по боли, либо самостоятельно назначить обезболивающую терапию.
Медикаментозное обезболивание включает несколько вариантов:
- при небольшой интенсивности боли назначают парацетамол, нестероидные противовоспалительные средства;
- к этим препаратам можно добавлять специальные медикаменты для борьбы с болью, вызванной раздражением нервов, – габапентин, прегабалин, антидепрессанты;
- если комбинации препаратов из предыдущих пунктов недостаточно, могут быть назначены опиоидные анальгетики – в таблетках или пластырях.
Главные правила обезболивающей терапии:
- прием препаратов строго по часам, даже если в конкретный момент боль отсутствует;
- ступенчатость: начинают с более простых препаратов с постепенным увеличением дозировки, затем переходят на более серьезные лекарства.
Не стоит самостоятельно отменять препараты. Все изменения дозировки, отмена и смена препаратов проводятся только лечащим врачом.
Если медикаментозная терапия помогает плохо, врач может предложить провести блокаду или невролиз чревного сплетения. Чревное (или солнечное) сплетение располагается в забрюшинном пространстве в верхнем отделе живота и осуществляет иннервацию органов брюшной полости. При этой процедуре со спины, в области первого поясничного позвонка, длинной тонкой иглой в сплетение вводят анестетик либо химическое вещество, разрушающее нервные волокна. Эта манипуляция длится от 30 до 90 минут и может сопровождаться небольшим головокружением, подташниванием, дискомфортом в области введения. Процедуру делают под местным обезболиванием и контролируют с помощью рентгена, КТ или эндоУЗИ.
Иногда с целью обезболивания проводят лучевую терапию на область поджелудочной железы, но эффект от нее проявляется дольше, чем от медикаментов и невролиза.
Желтуха
Поскольку поджелудочная железа лежит в непосредственной близости от общего желчного протока, опухоль может вызвать закупорку желчевыводящих путей.
Желчь продолжает вырабатываться, но не может выйти в кишечник и в результате всасывается в кровь. Это проявляется сначала повышением уровня билирубина, а затем клинически:
- возникает желтизна белков глаз, слизистых оболочек;
- затем вся кожа приобретает желтоватый оттенок;
- за счет раздражающего действия желчи присоединяется кожный зуд.
Если желтуху не лечить, могут развиться осложнения:
- нарушение всасывания жиров,
- присоединение инфекции желчевыводящих путей – холангит,
- дисфункция печени и почек,
- кровотечения,
- повреждение мозга.
Кроме того, выраженная желтуха является противопоказанием к противоопухолевому лечению.
Диагноз обструктивной желтухи устанавливается с помощью лабораторных анализов и обследований: УЗИ, КТ или МРТ. После этого проводится операция – стентирование или холангиостомия.
При стентировании в желчевыводящие пути устанавливают трубку для расширения их просвета. Чаще всего это делают эндоскопически – процедура напоминает ФГДС. При холангиостомии также устанавливают трубку в желчный проток, но для отвода желчи свободный конец трубки выводится на поверхность кожи.
Выбор подхода зависит от конкретной ситуации и планируемого лечения. Во время операции также формируют соединение между желчевыводящими путями и кишечником.
Стеноз выходного отдела желудка
Стеноз – это сужение полости из-за того, что опухоль давит на желудок извне. При этом пища не может нормально проходить из желудка в кишечник. Это состояние проявляется чувством сытости после приема малой порции пищи, тошнотой, рвотой после еды и потерей массы тела. Как и в случае с желтухой, в случае стеноза возможна хирургическая коррекция либо установка стента.
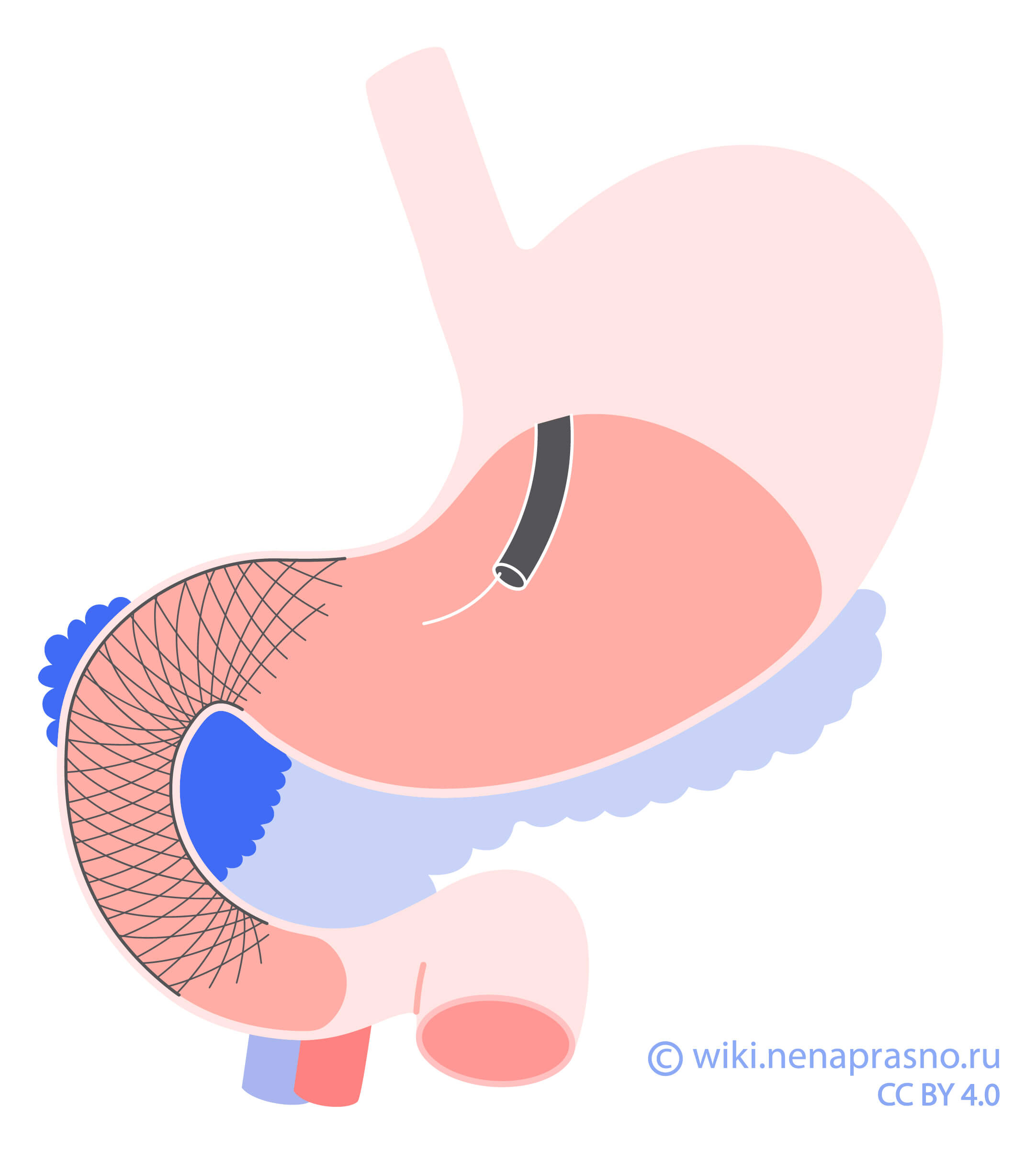
Операция заключается в соединении желудка с кишечником – гастроеюностомии. Цель операции состоит в том, чтобы обойти суженный участок и исключить его из процесса пищеварения.
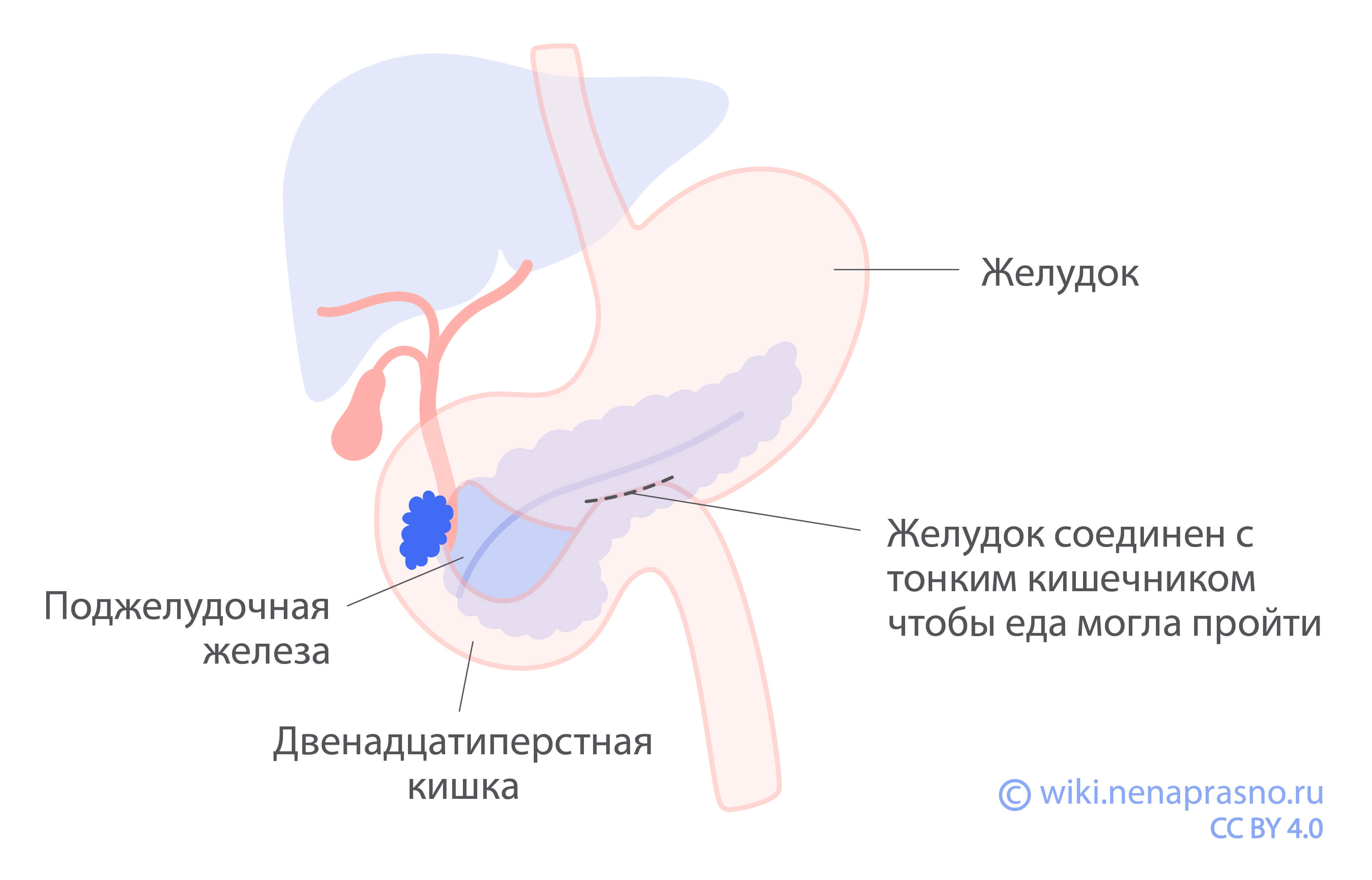
Стентирование является более мягким подходом, но, в отличие от операции, не делается профилактически. К нему прибегают только при уже возникшем стенозе, иначе стент не удержится на месте.
Гастропарез
Гастропарез – это замедленное опорожнение желудка. Он может возникать даже при отсутствии вовлечения желудка в опухолевый процесс. Причина заключается в нарушении нервной регуляции движений желудка. Проявления гастропареза схожи с симптомами при стенозе выходного отдела желудка. Точный диагноз ставится после ФГДС либо КТ.
Медикаментозное лечение гастропареза сводится к приему прокинетиков – это лекарства, улучшающие сокращение желудка. Наиболее важно при гастропарезе – обеспечить поступление питательных веществ и не допустить их дефицита.
Немедикаментозное лечение заключается в установке зонда – трубки для поступления пищи, либо формирования гастростомы – выхода из желудка на брюшную стенку.
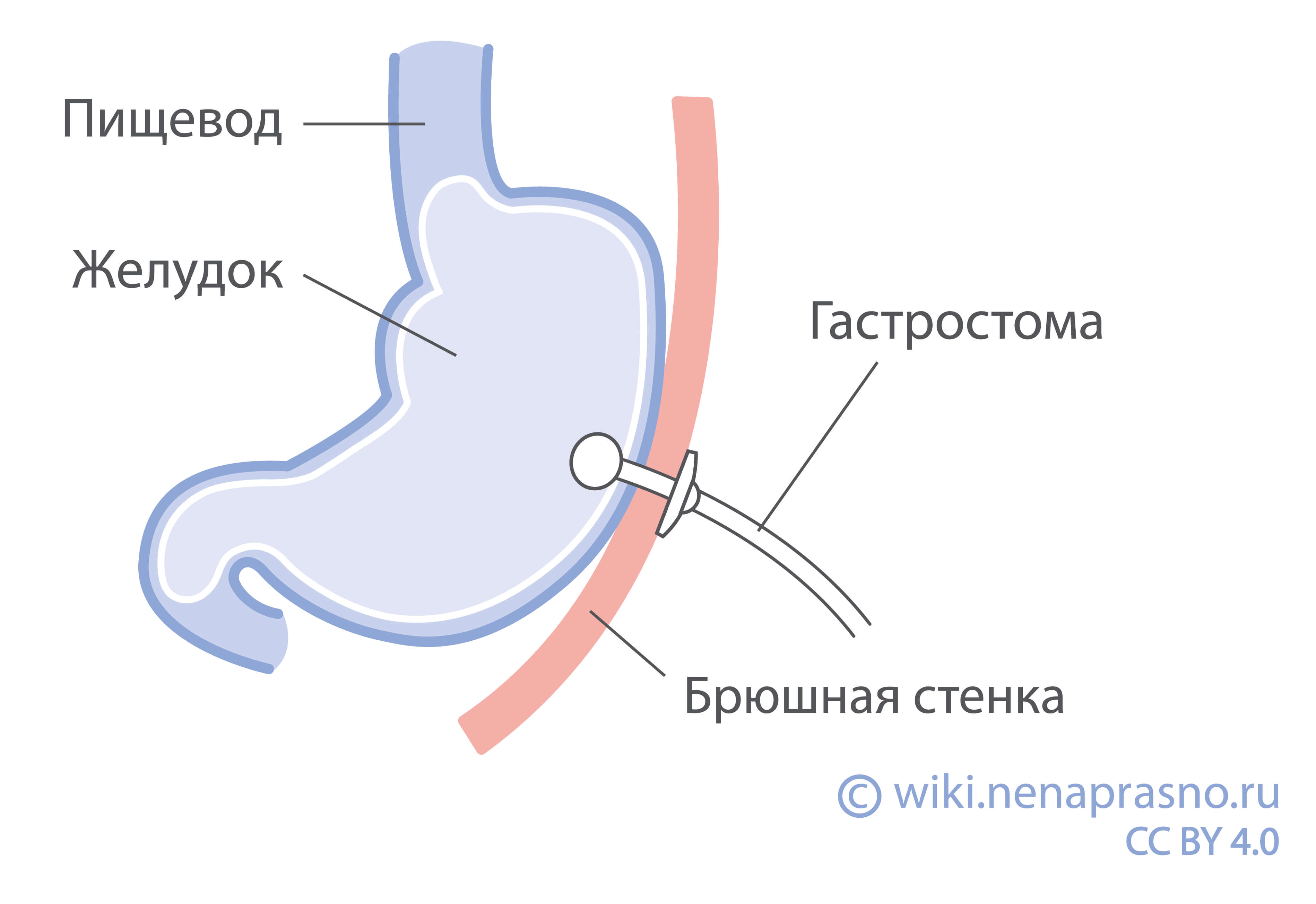
Потеря веса и аппетита
Это очень серьезная проблема. Сильная потеря массы тела, особенно мышечной, может привести к состоянию кахексии – крайнего истощения. Кахексия может вести к неблагоприятным исходам при любых онкологических заболеваниях.
Всем пациентам с раком поджелудочной железы рекомендуется консультация диетолога, если есть такая возможность. Нутрициолог может подобрать конкретный рацион. Если есть совсем не хочется, можно добавлять в рацион смеси для энтерального питания, сипинги – это растворы питательных веществ, похожие на детскую смесь. Рекомендуется есть часто и малыми порциями. Больше о питании при раке поджелудочной железы можно прочитать здесь.
Экзокринная недостаточность
Поджелудочная железа вырабатывает много ферментов, важных в процессе пищеварения. Опухоли часто нарушают ее функцию, что приводит к потере веса. Неспособность железы выделять нужное количество ферментов называется экзокринной недостаточностью. Она проявляется неоформленным частым стулом.
Практически всем пациентам с раком поджелудочной железы после консультации с лечащим врачом назначается заместительная ферментная терапия: липаза, амилаза, протеаза. Ферменты нужно принимать в каждый прием пищи. Дозировка подбирается индивидуально.
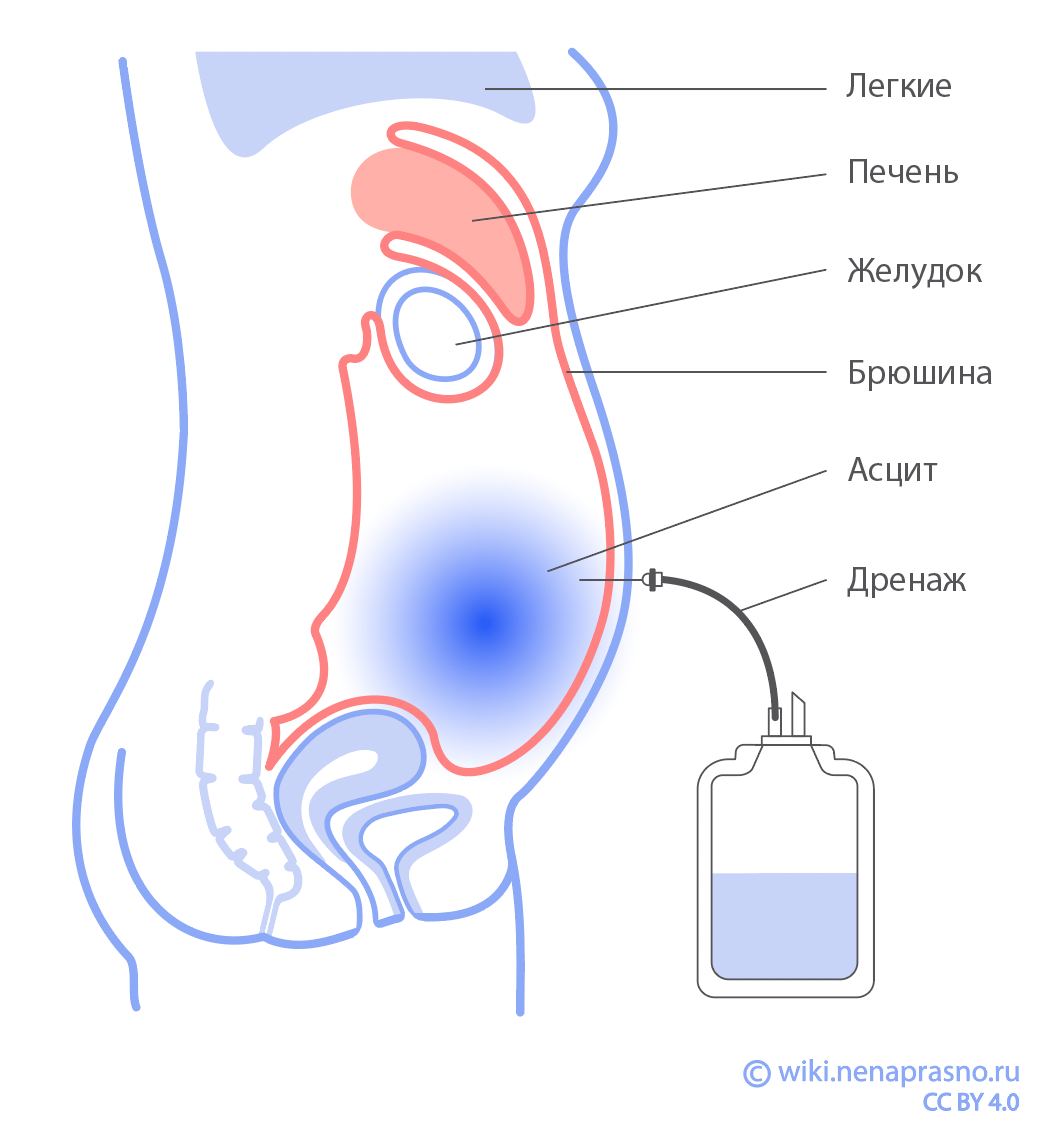
Асцит
Асцит – это скопление жидкости в брюшной полости. Он может быть вызван двумя причинами: распространением опухоли по брюшине либо тромбом в портальной вене, которая в нормальном состоянии обеспечивает отток жидкости.
Асцит проявляется одышкой, тошнотой, дискомфортом в животе – особенно в положении лежа. Диагноз ставится по наличию клинических проявлений и по результатам УЗИ. При небольшом асците может помочь медикаментозное лечение: диуретики спиронолактон или фуросемид, выводящие лишнюю жидкость через почки. При выраженном асците выполняют лапароцентез: прокалывают переднюю брюшную стенку и сливают жидкость.
Тромбозы
Пациенты с раком поджелудочной железы имеют высокий риск тромбозов вен. Это опасно тем, что оторвавшийся тромб может попасть в легкие, где закупорит сосуд и вызовет резкое отмирание части легкого – тромбоэмболию легочной артерии. Обычно тромбы происходят из вен ног. Можно проверить их наличие с помощью УЗИ вен. Для профилактики тромбозов врач может назначить антикоагулянты в виде уколов в живот или таблеток.
Депрессия и тревога
По данным исследований почти у 45% пациентов с раком поджелудочной железы есть депрессия. Стресс является следствием как самого онкологического диагноза, так и проблем с питанием и хронической боли, нарушающих качество жизни. Важно обсуждать эти проблемы с врачом и не бояться обращаться за помощью к психотерапевту.
Альтернативные методы лечения симптомов
В лечении симптомов стоит избегать БАДов, травяных комплексов и других средств, состав которых полностью проконтролировать невозможно. Они могут повлиять на работу ферментов печени и снизить эффективность лечения, а также вызвать токсические реакции. Для снятия боли в дополнение к основному лечению можно попробовать акупунктуру, техники релаксации и аккуратный массаж, не затрагивающий область живота и верхней части спины.
Выводы
- Рак поджелудочной железы может сопровождаться крайне неприятными симптомами. При активном участии врача можно достичь значимого облегчения.
- Успешная противоопухолевая терапия сама по себе может снижать интенсивность симптомов за счет уменьшения опухоли.
- Важно поддерживать достаточное поступление питательных веществ – это влияет на эффективность лечения.
- Некоторые симптомы лечатся с помощью инвазивных вмешательств – стоит обсудить с врачом их риски и последующее наблюдение.
Что еще почитать?
- О раке поджелудочной железы для пациентов на UpToDate (на английском языке).
- О блокаде чревного сплетения (на русском языке).
- Справочник NCCN для пациентов о раке поджелудочной железы (на английском языке).
- Рекомендации по заместительной ферментной терапии при недостаточности поджелудочной железы RUSSCO (на русском языке).
Обратитесь к врачу
Наши статьи написаны с учетом принципов доказательной медицины. При подготовке материалов мы обращаемся за консультациями к практикующим врачам и ссылаемся на авторитетные источники. Однако все наши тексты носят рекомендательный характер и не заменяют визит к специалисту.

Материалы подготовлены при поддержке Кирилла Гришанова и Сергея Бурунова в память об Анне Каревой и Татьяне Викторовне Буруновой.
