Типы опухолей вульвы
Опухоли вульвы образуются на наружных женских половых органах в области:
- лобка;
- клитора;
- больших и малых половых губ;
- входа во влагалище;
- промежности.
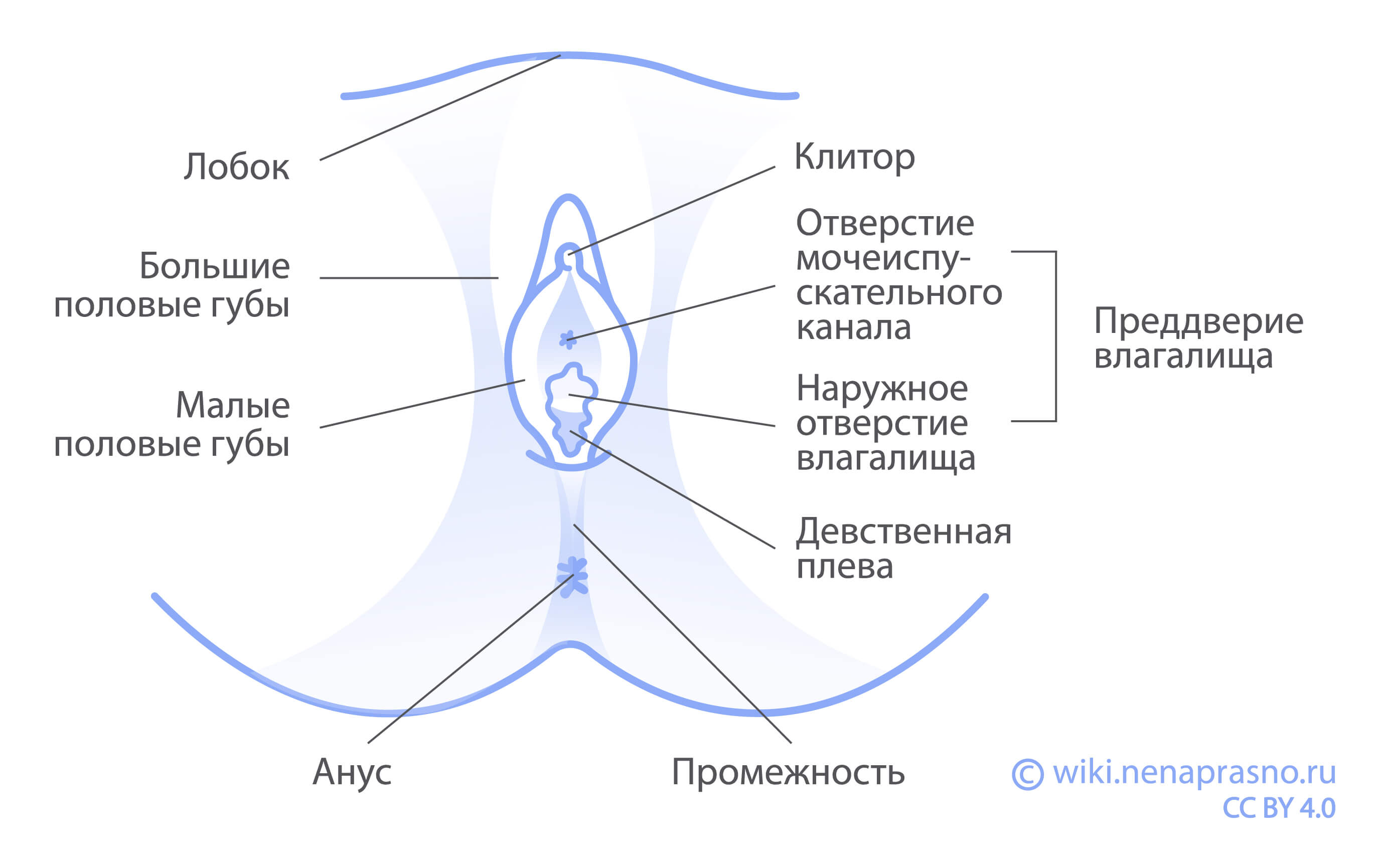
Опухоли вульвы можно разделить на две группы:
- доброкачественные: остроконечная кондилома, папиллома, фиброма, липома, гемангиома, ангиокератома, лейомиома и др.;
- злокачественные: плоскоклеточный рак, меланома, базальноклеточный рак, рак Педжета, рак бартолиновой железы.
Частота образования опухолей вульвы
Доброкачественные опухоли вульвы встречаются редко — у 250-2000 из 100 000 женщин, наблюдающихся у гинеколога. Самыми частыми из опухолей являются ангиокератомы, фибромы и остроконечные кондиломы. Лейомиомы вульвы составляют только 0.03% от всех гинекологических опухолей, а липомы встречаются еще реже.
Частота возникновения плоскоклеточного рака вульвы составляет 1-2 случая на 100 000 женщин. Эта самая частая форма рака, на которую приходится более 75% всех злокачественных опухолей вульвы. На меланому приходится до 10% таких опухолей, а на базальноклеточный рак и рак Педжета — по 1%.
Факторы риска опухолей вульвы
Для большинства опухолей вульвы, особенно доброкачественных, нет однозначно установленных факторов риска кроме возраста — большинство опухолей этой области диагностируется у женщин старше 40 лет. Вероятность развития рака вульвы также увеличивается с возрастом: 6 из 10 случаев диагностируется у женщин 65 лет и старше.
Помимо возраста есть еще несколько доказанных факторов, о которых необходимо знать:
- Вирус папилломы человека (ВПЧ) и связанная с ним инфекция – крайне важный фактор риска опухолей вульвы. Штаммы ВПЧ 6 и 11 приводят к развитию остроконечных кондилом, в то время как онкогенные штаммы вируса (16, 18 и другие) могут вести к устойчивой (персистирующей) ВПЧ-инфекции и в дальнейшем развитию рака вульвы. Вакцинация против ВПЧ – эффективный способ предотвращения рака. Разработанные на сегодняшний день вакцины подробно изучены, безопасны и обладают хорошей переносимостью. Добиться наибольшей эффективности позволяет вакцинация до начала половой жизни (в 11-12 лет), однако вакцинация эффективна и в более старшем возрасте (до 27 лет).
- Ранее перенесенный рак шейки матки связан с повышенным риском рака влагалища и вульвы – главным образом, вследствие ВПЧ-инфекции.
- Курение и регулярное употребление алкоголя также являются фактором риска для развития рака вульвы.
- Иммунодефицитные состояния – например, прием препаратов, подавляющих иммунную систему (иммуносупрессантов при аутоимунных заболеваниях или после пересадки органов) или наличие ВИЧ-инфекции, повышают вероятность развития рака вульвы.
- Склерозирующий лихен вульвы – это хроническое воспалительное заболевание вульвы, которое проявляется нарушением кровоснабжения (атрофией), истончением, сухостью и зудом кожи и слизистой. Склерозирующий лихен вульвы также является доказанным фактором риска рака вульвы.
Симптомы заболевания и диагностика
Чаще всего опухоли вульвы развиваются в области больших половых губ и реже затрагивают малые половые губы, клитор, лобок или промежность. К основным симптомам относятся:
- ощущаемый узел, уплотнение, или язва на вульве;
- участок кожи, который по текстуре или цвету отличается от других участков кожи;
- изменение внешнего вида родинки (невуса);
- длительные зуд или жжение;
- кровь или выделения, не связанные с менструацией;
- повышенная чувствительность или боль, а также боль во время полового контакта или мочеиспускания;
- непривычный запах;
- увеличение паховых лимфатических узлов (свидетельствует о более распространенной стадии рака вульвы, поэтому редко является первым проявлением болезни).
При появлении любого из вышеперечисленных симптомов необходимо обратиться к гинекологу или онкогинекологу, которые проведут следующие исследования для постановки диагноза:
- Опрос и сбор анамнеза для определения факторов риска, влияющих на развитие заболевания и лечение.
- Полноценное обследование половых органов: наружный осмотр, осмотр влагалища и шейки матки в зеркалах и бимануальное исследование органов таза. При необходимости назначается обследование прямой кишки для оценки распространенности опухоли. Возможно проведение кольпоскопии, позволяющей осмотреть кожу и слизистую половых органов при большем увеличении.
- Биопсия для проведения гистологического исследования измененных участков кожи или слизистой. Доброкачественные опухоли вульвы подвергаются биопсии, если есть сомнения в диагнозе, но чаще опухоль полностью удаляется хирургически, а затем проводится гистологическое исследование.
- Пальпация паховых лимфатических узлов.
- Визуализационные методы диагностики: МРТ таза позволяет оценить распространенность опухоли, а также спланировать хирургическое лечение или лучевую терапию. При подозрении на наличие метастазов злокачественной опухоли вульвы врачи выполняют КТ или ПЭТ-КТ для установки стадии заболевания.
Прогноз эффективности лечения опухолей вульвы
Прогноз эффективности лечения доброкачественных опухолей вульвы в большинстве случаев благоприятный с возможностью полного излечения. Папилломы, фибромы, гемангиомы и ангиокератомы не требуют терапии, если не вызывают симптомов и дискомфорта. Удаление возможно в силу эстетических предпочтений. Лейомиомы и липомы могут со временем достигать значительных размеров, поэтому их рекомендуется удалять хирургически после постановки диагноза. Остроконечные кондиломы также требуют лечения с помощью как местно применяемых препаратов, так и криотерапии, лазерного удаления, электрохирургии (прижигания) или стандартного хирургического иссечения, а также комбинации этих методов.
Прогноз эффективности лечения злокачественных опухолей вульвы зависит от их гистологического варианта и степени распространенности заболевания:
- При плоскоклеточном раке вульвы без поражения лимфатических узлов 7-9 пациенток из 10 живут 5 лет и дольше. При наличии опухоли в паховых или бедренных лимфоузлах 3-5 пациенток из 10 живут дольше 5 лет.
- Продолжительность жизни более 5 лет наблюдается у половины пациенток с меланомой вульвы.
- Базальноклеточный рак вульвы в большинстве случаев развивается локально и не образует метастазы. Этот тип рака обладает благоприятным прогнозом. Обычно рекомендовано хирургическое удаление опухоли. У 3 пациенток из 10 в течение 5 лет после постановки диагноза рак может вернуться, что требует повторного хирургического удаления.
- Рак Педжета тоже может потребовать многократного хирургического лечения, однако 7-8 пациенток из 10 живут 5 лет и дольше;
- При раке бартолиновой железы прогноз достаточно благоприятный — 8 из 10 пациенток живут 5 лет и дольше.
Выводы
- Опухоли вульвы — это разнородная группа заболеваний, включающая как доброкачественные, так и злокачественные заболевания.
- Ранняя и точная диагностика опухолей вульвы позволяет рассчитывать на лучшие результаты лечения и прогноз.
- При появлении любых симптомов, подозрительных на опухоль вульвы, женщинам необходимо обращаться к врачу.
- Вакцинация против вируса папилломы человека (ВПЧ) до начала половой жизни позволяет существенно снизить риск рака вульвы и других опухолей, вызываемых ВПЧ-инфекцией.
Что еще почитать и посмотреть?
- Что необходимо знать о раке вульвы, его диагностике и лечении? (на русском языке).
- Что такое вирус папилломы человека (ВПЧ)? (видео на английском языке).
- Что нужно знать о вирусе папилломы человека (ВПЧ) и вакцинации против него? (на русском языке).
