Морфологические подтипы рака молочной железы
Морфологические подтипы рака молочной железы определяются в зависимости от того, как опухоль выглядят под микроскопом. Наиболее распространенный подтип — инвазивная протоковая карцинома. Что это означает?
- Инвазивная — склонная к инвазии, прорастанию в окружающие ткани.
- Протоковая — происходящая из клеток эпителия, выстилки протоков. Этот термин устарел, так как выяснили, что большинство карцином молочной железы развиваются из дольково-протоковой терминальной единицы (ДПТЕ). ДПТЕ включает в себя и дольку, и терминальный (т.е. концевой) проток.
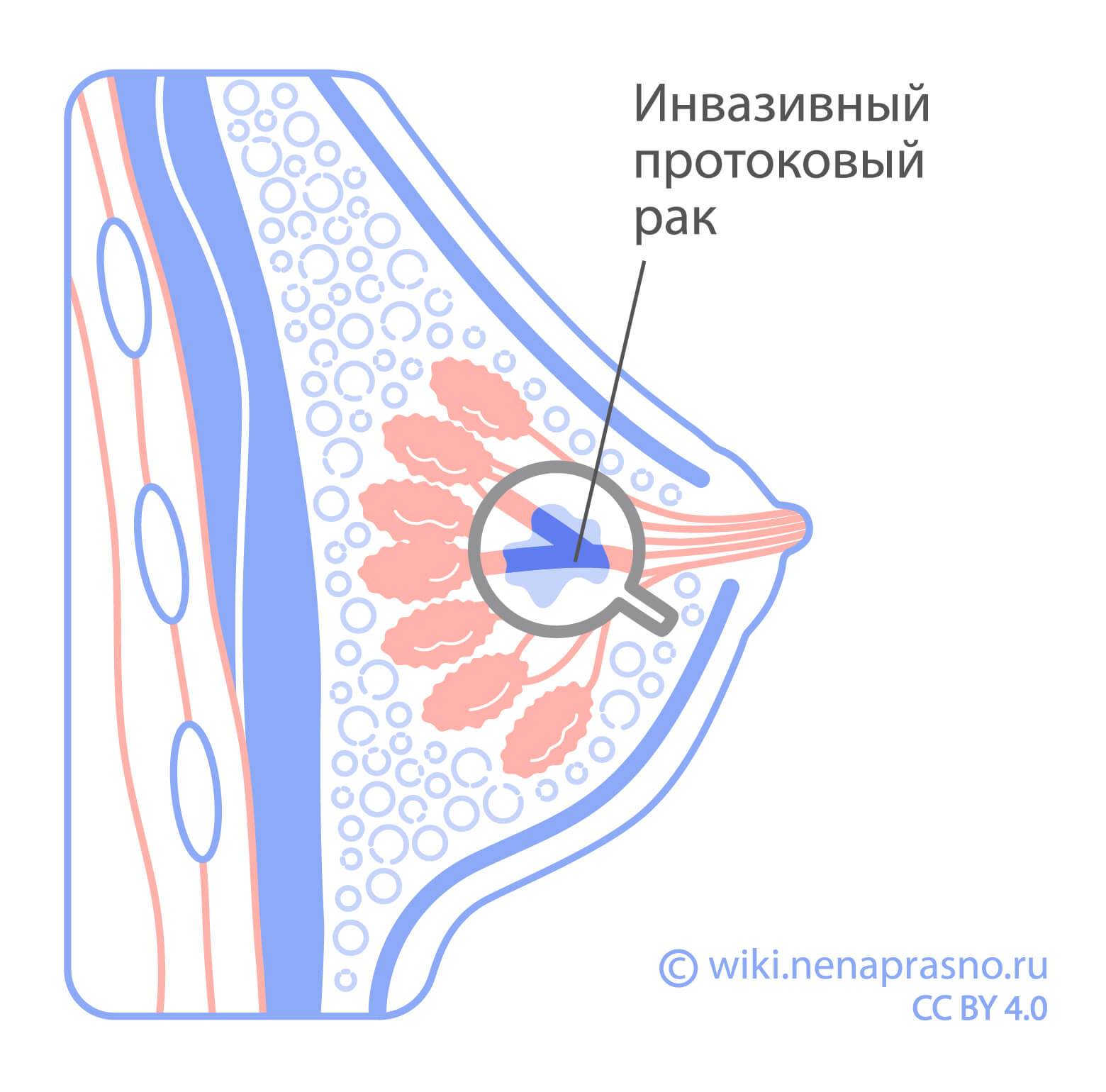
К специфическим подтипам относятся:
- Инвазивная дольковая карцинома, то есть карцинома, которая вырастает из ДПТЕ.
- Тубулярная карцинома, которая состоит из хорошо дифференцированных клеточных структур — канальцев.
- Муцинозная карцинома — клетки опухоли выделяют слизеподобное вещество, называемое муцином.
- Медуллярная карцинома — для неё характерны огромные клетки, которые образуются при слиянии отдельных клеток, а также выраженная инфильтрация воспалительными клетками.
- Микропапиллярная карцинома — для неё характерен гистологический паттерн, когда гнёзда и железы клеток образуют вместе микропапиллы. Такие опухоли чаще бывают гормон- и HER2-позитивны по сравнению с самой распространённой неспецифицированной карциномой. Но при этом чаще метастазируют.
- Метапластическая карцинома, которая морфологически совершенно теряет признаки, характерные для раков молочной железы, и может внешне напоминать саркому. Поэтому требуются дополнительные исследования, например, ИГХ, чтобы подтвердить её “раковую” природу.
- Другие редкие подтипы.
Тубулярный и муцинозный подтипы имеют более благоприятный прогноз, чем инвазивная протоковая карцинома, а микропапиллярный — менее благоприятный. Прогноз медуллярной карциномы зависит от тех же факторов, как и в неспецифицированный карциноме, и выбор лечения также строится в первую очередь на определении биологического подтипа.
В целом выбор терапии и ответ на неё определяются не только морфологическими признаками, значительную роль играет биологический подтип опухоли.
Биологические подтипы рака молочной железы
Биологический подтип определяется наличием или отсутствием определенных рецепторов на поверхности или внутри опухолевых клеток. Рецепторы — своеобразные “антенны” для коммуникации клеток друг с другом. Чтобы их обнаружить, врач-патоморфолог проводит иммуногистохимическое исследование ткани опухоли, обрабатывая ее специальными красителями. Возможно проведение и других исследований, например, цитогенетических или молекулярно-генетических. Современное лечение рака молочной железы невозможно без определения биологического подтипа, поскольку он во многом определяет тактику лечения.
Как определяется биологический подтип?
Учитывается наличие на поверхности или внутри клеток опухоли рецепторов эстрогена, прогестерона и эпидермального фактора роста типа 2 (HER2), а также количество активно размножающихся клеток (ki-67).
Рецепторы эстрогена и прогестерона — это структуры, которые активируются при присоединении к ним молекул гормонов эстрогена или прогестерона соответственно. Если в опухоли в большом количестве присутствуют такие рецепторы, запускаются процессы роста и бесконтрольного размножения опухолевых клеток. В этом случае врачи обычно назначают гормональную терапию, которая уменьшает активацию гормональных рецепторов и тормозит деление опухолевых клеток.
HER2 (Human epidermal growth factor receptor 2 / рецептор эпидермального фактора роста тип 2) — в норме присутствует на многих клетках покровных тканей и его активация также запускает деление клеток. Иногда может в большом количестве присутствовать на клетках опухоли молочной железы. В этой ситуации эффективна таргетная терапия специальными препаратами, которые избирательно блокируют эти рецепторы и не позволяют опухолевым клеткам размножаться. Более подробно о лечении HER2-позитивного рака читайте здесь.
Активность деления клеток оценивается при помощи показателя Ki67. Это белок, который есть в клетках только в тот момент, когда они активно участвуют в размножении. Чем выше этот показатель, тем активнее делятся опухолевые клетки. Клиническое значение его неоднозначно: с одной стороны, рак молочной железы с более высоким показателем Ki67 имеет менее благоприятные прогнозы, с другой, такие опухоли лучше реагируют на лечение при помощи химиотерапии.
В настоящее время принято выделять следующие подтипы в зависимости от обнаружения описанных выше признаков.
| HER2 | Рецепторы эстрогена | Рецепторы прогестерона | Ki67 | |
| Люминальный А | Отсутствие HER2 | Позитивные рецепторы эстрогена | Много рецепторов прогестерона (>20%) | Низкий показатель Ki67 (<20%) |
| Люминальный Б HER2-негативный | Отсутствие HER2 | Позитивные рецепторы эстрогена | Мало рецепторов прогестерона (<20%) или высокий показатель Ki67 (>30%) |
|
| Люминальный Б HER2-позитивный | Позитивные рецепторы HER2 | Позитивные рецепторы эстрогена | Любой показатель | Любой показатель |
| HER2-позитивный | Позитивные рецепторы HER2 | Отсутствие рецепторов эстрогена | Отсутствие рецепторов прогестерона | Любой показатель |
| Трижды-негативный | Отсутствие HER2 | Отсутствие рецепторов эстрогена | Отсутствие рецепторов прогестерона | Любой показатель |
Люминальный А подтип является наиболее распространенным и имеет наиболее благоприятный прогноз, в то время как трижды-негативный характеризуется относительно неблагоприятным прогнозом и может быть связан с наличием BRCA мутации.
Что еще почитать?
- Руководства по раку молочной железы для пациентов от NCCN (на русском языке).
- Статья для пациентов о биологических подтипах рака молочной железы от Cancer Treatment Centers of America (на английском языке).

